Eine Hoffa-Fraktur ist ein Bruch der Frontalebene des Femurkondylus. Sie wurde erstmals 1869 von Friedrich Busch beschrieben und 1904 von Albert Hoffa erneut erwähnt, nach dem sie benannt wurde. Während Frakturen üblicherweise in der Horizontalebene auftreten, sind Hoffa-Frakturen sehr selten und treten in der Frontalebene auf, weshalb sie bei der ersten klinischen und radiologischen Diagnose oft übersehen werden.
Wann tritt eine Hoffa-Fraktur auf?
Hoffa-Frakturen entstehen durch Scherkräfte auf den Femurkondylus im Kniegelenk. Hochenergetische Verletzungen führen häufig zu interkondylären und suprakondylären Frakturen des distalen Femurs. Zu den häufigsten Mechanismen zählen Verkehrsunfälle und Stürze aus der Höhe. Lewis et al. wiesen darauf hin, dass die meisten Patienten mit Hoffa-Frakturen durch einen direkten Aufprall auf den lateralen Femurkondylus während der Motorradfahrt bei 90° gebeugtem Knie verletzt wurden.
Was sind die klinischen Manifestationen einer Hoffa-Fraktur?
Die Hauptsymptome einer einzelnen Hoffa-Fraktur sind Kniegelenkserguss und -hämarthrose, Schwellung sowie eine leichte O- oder Valgusstellung des Knies und Instabilität. Im Gegensatz zu interkondylären und suprakondylären Frakturen werden Hoffa-Frakturen meist zufällig im Rahmen von bildgebenden Untersuchungen entdeckt. Da die meisten Hoffa-Frakturen durch Hochenergietraumen verursacht werden, müssen Begleitverletzungen von Hüfte, Becken, Femur, Patella, Tibia, Kniebändern und Kniekehlengefäßen ausgeschlossen werden.
Wie sollten Röntgenaufnahmen angefertigt werden, wenn der Verdacht auf eine Hoffa-Fraktur besteht, um die Diagnose nicht zu übersehen?
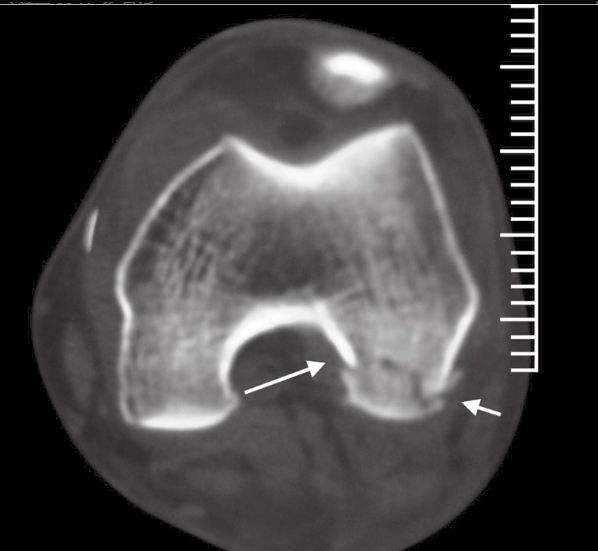
Standardmäßige anteroposteriore und laterale Röntgenaufnahmen werden routinemäßig angefertigt, bei Bedarf auch Schrägaufnahmen des Knies. Bei geringer Dislokation ist die Fraktur im Röntgenbild oft schwer zu erkennen. In der lateralen Aufnahme zeigt sich mitunter eine leichte Diskordanz der femoralen Gelenklinie, gegebenenfalls mit Valgusdeformität des Kondylus, abhängig vom betroffenen Kondylus. Je nach Femurkontur kann in der lateralen Aufnahme eine Diskontinuität oder Stufe in der Frakturlinie sichtbar sein. In einer korrekten lateralen Aufnahme erscheinen die Femurkondylen jedoch nicht überlappend, während sie bei verkürzten und dislozierten Kondylen überlappen können. Eine fehlerhafte Darstellung des normalen Kniegelenks kann daher einen falschen Eindruck erwecken, der sich in Schrägaufnahmen zeigen kann. Aus diesem Grund ist eine Computertomographie (CT) erforderlich (Abbildung 1). Die Magnetresonanztomographie (MRT) kann zur Beurteilung der Weichteile um das Knie (wie Bänder oder Menisken) auf Schäden beitragen.
Abbildung 1 CT zeigte, dass der Patient eine Hoffa-Fraktur vom Typ Letenneur II C des lateralen Femurkondylus aufwies.
Welche Arten von Hoffa-Frakturen gibt es?
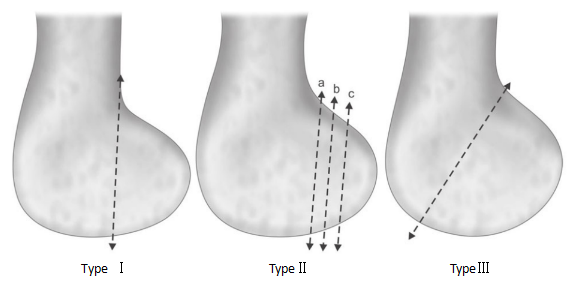
Hoffa-Frakturen werden gemäß der AO/OTA-Klassifikation nach Müller in die Typen B3 und 33.b3.2 unterteilt. Später unterteilten Letenneur et al. die Fraktur anhand des Abstands der Frakturlinie vom hinteren Femurkortex in drei Typen.
Abbildung 2 Letenneur-Klassifikation der Hoffa-Frakturen
Typ I:Die Bruchlinie verläuft parallel zur hinteren Kortikalis des Femurschafts.
Typ II:Der Abstand zwischen der Frakturlinie und der hinteren Kortikalis des Femurs wird weiter in die Subtypen IIa, IIb und IIc unterteilt, je nachdem, wie groß der Abstand ist. Typ IIa liegt am nächsten an der hinteren Kortikalis des Femurschafts, während Typ IIc am weitesten davon entfernt ist.
Typ III:Schrägbruch.
Wie erstellt man nach der Diagnose einen Operationsplan?
1. Auswahl der internen Fixation: Die offene Reposition und interne Fixation gilt allgemein als Goldstandard. Bei Hoffa-Frakturen ist die Auswahl geeigneter Fixationsimplantate jedoch recht begrenzt. Teilgewindete Hohlkompressionsschrauben sind ideal für die Fixation. Zu den Implantatoptionen gehören 3,5 mm, 4 mm, 4,5 mm und 6,5 mm große teilgewindete Hohlkompressionsschrauben sowie Herbert-Schrauben. Bei Bedarf können auch geeignete Antirutschplatten verwendet werden. Jarit fand in biomechanischen Studien an Leichen heraus, dass posteroanteriore Zugschrauben stabiler sind als anterior-posteriore Zugschrauben. Die Bedeutung dieses Befundes für die klinische Praxis ist jedoch noch unklar.
2. Chirurgische Technik: Bei einer Hoffa-Fraktur in Kombination mit einer interkondylären und suprakondylären Fraktur ist besondere Aufmerksamkeit geboten, da die Operationsplanung und die Wahl der internen Fixation von dieser Situation abhängen. Bei einer koronalen Spaltung des lateralen Kondylus ähnelt der operative Zugang dem einer Hoffa-Fraktur. Die Verwendung einer dynamischen Kondylenschraube ist jedoch nicht ratsam; stattdessen sollten eine anatomische Platte, eine Kondylenstützplatte oder eine LISS-Platte zur Fixation eingesetzt werden. Die Fixation des medialen Kondylus über den lateralen Zugang gestaltet sich schwierig. In diesem Fall ist ein zusätzlicher anteromedialer Zugang erforderlich, um die Hoffa-Fraktur zu reponieren und zu fixieren. In jedem Fall werden alle größeren Kondylenfragmente nach anatomischer Reposition des Kondylus mit Zugschrauben fixiert.
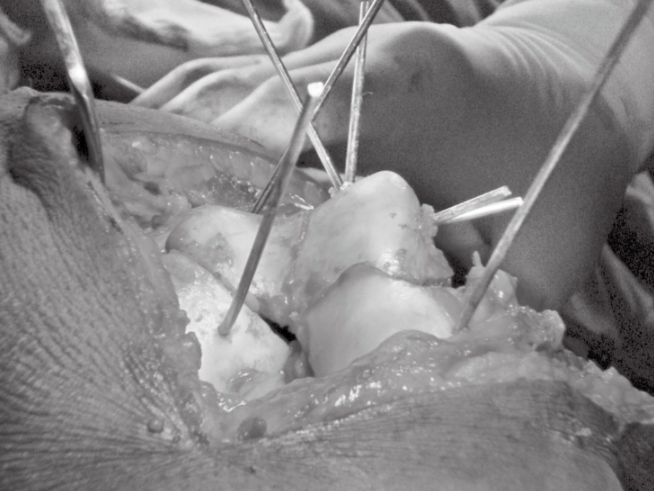
- Operationsmethode: Der Patient liegt in Rückenlage auf einem Röntgentisch mit angelegter Blutleere. Ein Kissen dient zur Fixierung des Knies bei einem Beugewinkel von ca. 90°. Bei einfachen medialen Hoffa-Frakturen bevorzugt der Autor einen medianen Zugang mit medialem parapatellarem Zugang. Bei lateralen Hoffa-Frakturen wird ein lateraler Zugang gewählt. Einige Ärzte halten auch einen lateralen parapatellaren Zugang für eine sinnvolle Option. Nach Freilegung der Frakturenden erfolgt die routinemäßige Exploration und anschließend die Reinigung der Frakturenden mit einer Kürette. Unter direkter Sicht wird die Reposition mit einer Punktrepositionszange durchgeführt. Falls erforderlich, wird die Reposition mit Kirschner-Drähten in Joystick-Technik durchgeführt. Die Kirschner-Drähte dienen anschließend der Reposition und Fixierung, um eine Dislokation der Fraktur zu verhindern. Sie dürfen jedoch die Implantation weiterer Schrauben nicht behindern (Abbildung 3). Für eine stabile Fixierung und interfragmentäre Kompression werden mindestens zwei Schrauben verwendet. Die Bohrung erfolgt senkrecht zur Fraktur und weg vom Patellofemoralgelenk. Das Bohren in die hintere Gelenkhöhle sollte vermieden werden, vorzugsweise unter C-Bogen-Fluoroskopie. Schrauben werden je nach Bedarf mit oder ohne Unterlegscheiben eingesetzt. Die Schrauben sollten versenkt und ausreichend lang sein, um den subartikulären Knorpel zu fixieren. Intraoperativ wird das Knie auf Begleitverletzungen, Stabilität und Bewegungsumfang untersucht und vor dem Wundverschluss gründlich gespült.
Abbildung 3 Vorübergehende Reposition und Fixierung bikondylärer Hoffa-Frakturen mit Kirschner-Drähten während der Operation, wobei die Knochenfragmente mithilfe von Kirschner-Drähten aufgehebelt werden.
Veröffentlichungsdatum: 12. März 2025