In den letzten Jahrzehnten hat die Inzidenz proximaler Humerusfrakturen (PHF) um mehr als 28 % zugenommen, und die Operationsrate ist bei Patienten ab 65 Jahren um mehr als 10 % gestiegen. Offensichtlich stellen die abnehmende Knochendichte und die erhöhte Sturzhäufigkeit wesentliche Risikofaktoren in der wachsenden älteren Bevölkerung dar. Obwohl verschiedene operative Verfahren zur Behandlung dislozierter oder instabiler PHF zur Verfügung stehen, besteht kein Konsens über den optimalen operativen Zugang für ältere Patienten. Die Entwicklung von Winkelstabilisierungsplatten bietet eine Behandlungsoption für die operative Versorgung von PHF, jedoch muss die hohe Komplikationsrate von bis zu 40 % berücksichtigt werden. Am häufigsten werden Adduktionskollaps mit Schraubendislokation und avaskuläre Nekrose (AVN) des Humeruskopfes berichtet.
Die anatomische Reposition der Fraktur, die Wiederherstellung des Humerusmoments und die präzise subkutane Fixierung der Schraube können solche Komplikationen reduzieren. Die Schraubenfixierung gestaltet sich aufgrund der durch Osteoporose bedingten verminderten Knochenqualität des proximalen Humerus oft schwierig. Um dieses Problem zu beheben, stellt die Verstärkung der Knochen-Schrauben-Verbindung bei geringer Knochenqualität durch die Applikation von Polymethylmethacrylat (PMMA)-Knochenzement um die Schraubenspitze einen neuen Ansatz zur Verbesserung der Fixierungsstärke des Implantats dar.
Ziel der vorliegenden Studie war die Auswertung und Analyse der radiologischen Ergebnisse von PHFs, die mit abgewinkelten Stabilisierungsplatten und zusätzlicher Schraubenspitzenaugmentation bei Patienten über 60 Jahren behandelt wurden.
I.Material und Methode
Insgesamt wurden 49 Patienten mit proximalen Humerusfrakturen mittels winkelstabilisierter Plattenosteosynthese und zusätzlicher Zementaugmentation mit Schrauben versorgt. 24 dieser Patienten wurden auf Grundlage der Ein- und Ausschlusskriterien in die Studie aufgenommen.
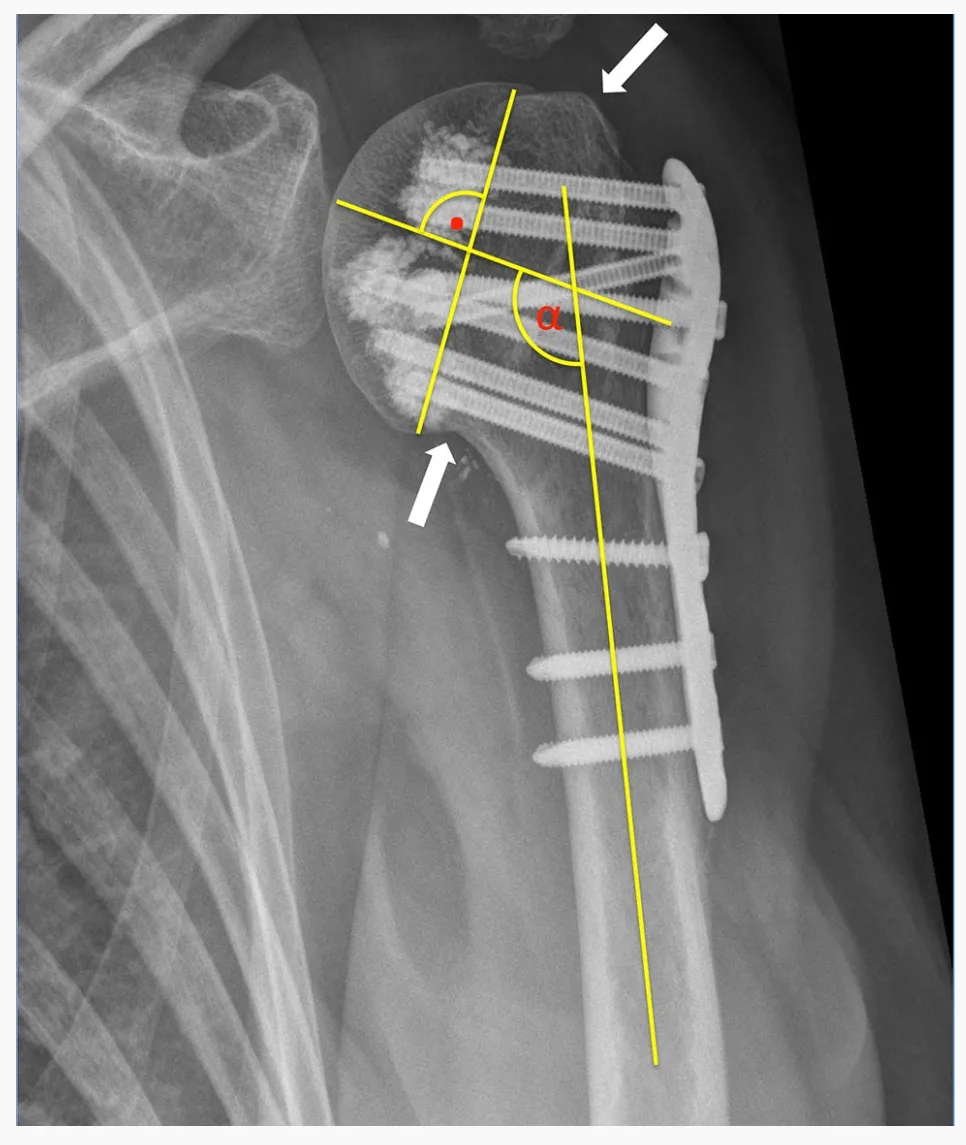
Alle 24 proximalen Humerusfrakturen (PHF) wurden anhand der von Sukthankar und Hertel eingeführten HGLS-Klassifikation unter Verwendung präoperativer CT-Scans klassifiziert. Präoperative und postoperative Röntgenaufnahmen wurden ausgewertet. Eine adäquate anatomische Reposition der Fraktur wurde angenommen, wenn die Tuberositas humeri reponiert werden konnte und eine Dislokation von weniger als 5 mm aufwies. Eine Adduktionsdeformität wurde als eine Neigung des Humeruskopfes relativ zum Humerusschaft von weniger als 125° und eine Valgusdeformität als eine Neigung von mehr als 145° definiert.
Eine primäre Schraubenpenetration wurde als Durchdringen der Markraumgrenze des Humeruskopfes durch die Schraubenspitze definiert. Eine sekundäre Frakturdislokation wurde als Verschiebung der reponierten Tuberositas um mehr als 5 mm und/oder eine Änderung des Neigungswinkels des Kopffragments um mehr als 15° im Kontrollröntgenbild im Vergleich zum intraoperativen Röntgenbild definiert.
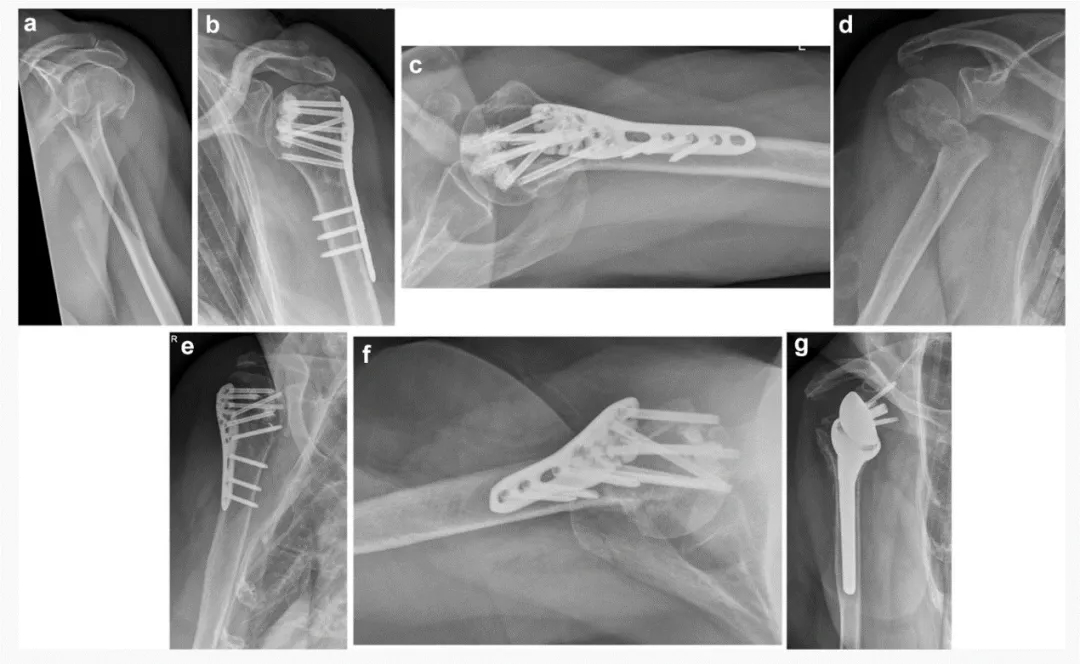
Alle Operationen wurden über einen Zugang entlang des Musculus deltopectoralis major durchgeführt. Die Frakturreposition und Plattenpositionierung erfolgten standardgemäß. Bei der Schraubenzementaugmentation wurden 0,5 ml Zement zur Augmentation der Schraubenspitze verwendet.
Die Schulter wurde postoperativ für 3 Wochen in einer individuell angefertigten Armschlinge ruhiggestellt. Bereits 2 Tage postoperativ wurde mit passiver und assistierter aktiver Bewegung unter Schmerzlinderung begonnen, um den vollen Bewegungsumfang (ROM) zu erreichen.
II.Folge.
Ergebnisse: 24 Patienten mit einem Medianalter von 77,5 Jahren (62–96 Jahre) wurden in die Studie eingeschlossen. 21 Patienten waren weiblich, drei männlich. Fünf Zweifragmentfrakturen, zwölf Dreifragmentfrakturen und sieben Vierfragmentfrakturen wurden operativ mit winkelstabilisierten Platten und zusätzlicher Schraubenzementverstärkung versorgt. Drei der 24 Frakturen betrafen den Humeruskopf. Bei zwölf der 24 Patienten wurde eine anatomische Reposition erreicht; eine vollständige Reposition der medialen Kortikalis gelang bei 15 der 24 Patienten (62,5 %). Drei Monate nach der Operation war bei 20 der 21 Patienten (95,2 %) die Fraktur verheilt; drei Patienten benötigten eine Revisionsoperation.
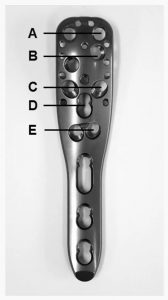


Bei einem Patienten trat 7 Wochen nach der Operation eine frühe sekundäre Dislokation (posteriore Rotation des Humeruskopffragments) auf. Drei Monate nach der Operation wurde eine Revisionsoperation mit einer inversen Schultertotalendoprothese durchgeführt. Bei 3 Patienten (davon 2 mit Humeruskopffrakturen) wurde im Rahmen der postoperativen radiologischen Nachuntersuchung eine primäre Schraubenpenetration aufgrund geringfügiger intraartikulärer Zementleckage (ohne größere Gelenkerosion) festgestellt. Die Schraubenpenetration wurde bei 2 Patienten in der C-Schicht und bei einem weiteren in der E-Schicht der Winkelstabilisierungsplatte nachgewiesen (Abb. 3). 2 dieser 3 Patienten entwickelten anschließend eine avaskuläre Nekrose (AVN). Aufgrund der AVN-Entwicklung wurde bei den Patienten eine Revisionsoperation durchgeführt (Tab. 1, 2).
III.Diskussion.
Die häufigste Komplikation bei proximalen Humerusfrakturen (PHF) ist neben der Entwicklung einer avaskulären Nekrose (AVN) die Schraubendislokation mit nachfolgendem Adduktionskollaps des Humeruskopffragments. Diese Studie ergab, dass die Zement-Schrauben-Augmentation nach 3 Monaten zu einer Fusionsrate von 95,2 %, einer sekundären Dislokationsrate von 4,2 %, einer AVN-Rate von 16,7 % und einer Revisionsrate von 16,7 % führte. Die Zement-Augmentation der Schrauben resultierte in einer sekundären Dislokationsrate von 4,2 % ohne Adduktionskollaps, was im Vergleich zu den ca. 13,7–16 % bei konventioneller Winkelplattenosteosynthese niedriger ist. Wir empfehlen dringend, bei der Winkelplattenosteosynthese von PHF eine adäquate anatomische Reposition, insbesondere der medialen Humeruskortex, anzustreben. Auch bei zusätzlicher Schraubenspitzenaugmentation müssen bekannte potenzielle Versagenskriterien berücksichtigt werden.
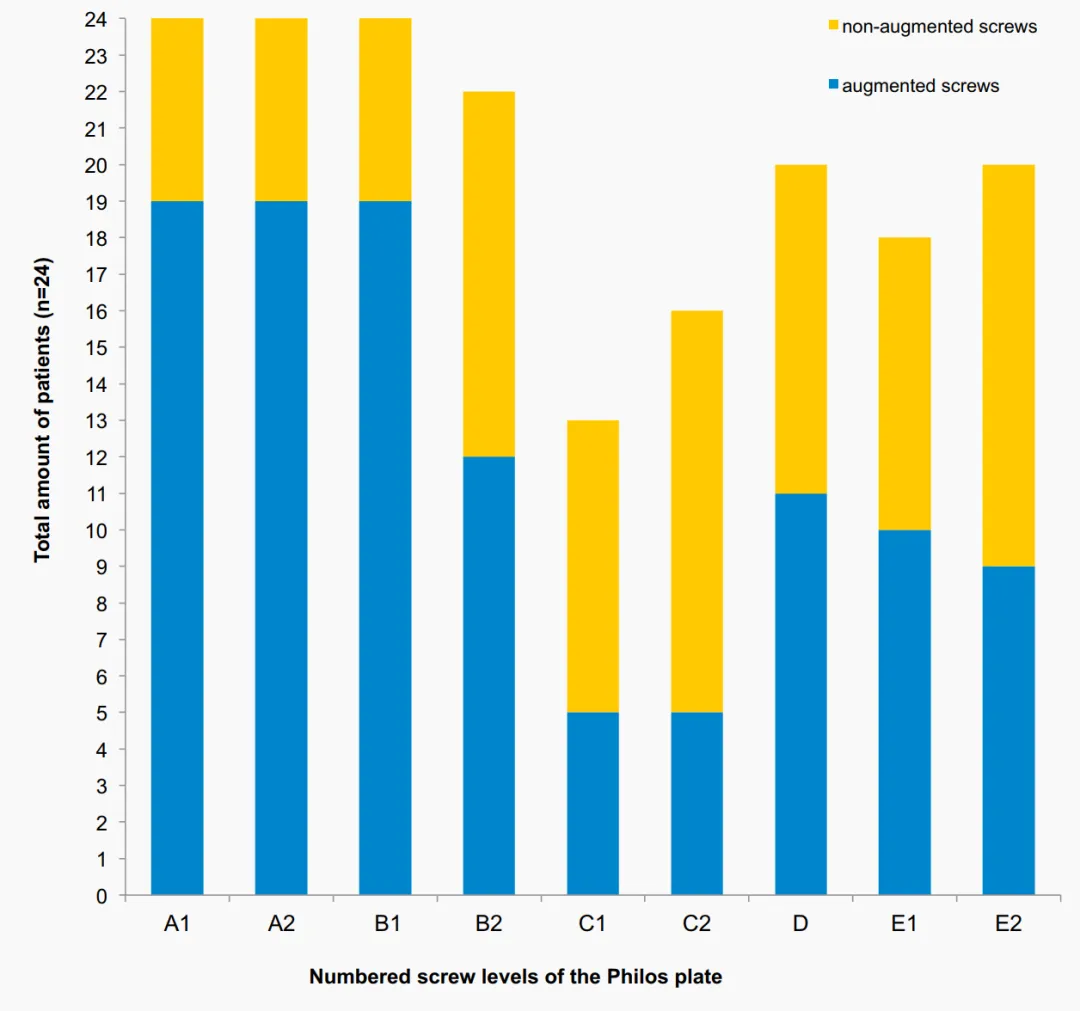
Die Gesamtrevisionsrate von 16,7 % bei Verwendung von Schraubenspitzenaugmentation in dieser Studie liegt im unteren Bereich der zuvor publizierten Revisionsraten für traditionelle Winkelstabilisierungsplatten bei proximalen Humerusfrakturen (PHF), die bei älteren Patienten zwischen 13 % und 28 % lagen. Die prospektive, randomisierte, kontrollierte Multicenterstudie von Hengg et al. zeigte keinen Nutzen der Zementschraubenaugmentation. Von insgesamt 65 Patienten, die die einjährige Nachbeobachtung abschlossen, traten bei 9 Patienten mechanische Versagen auf, davon 3 in der Augmentationsgruppe. Eine avaskuläre Nekrose (AVN) wurde bei 2 Patienten (10,3 %) und in der Kontrollgruppe (5,6 %) beobachtet. Insgesamt zeigten sich keine signifikanten Unterschiede im Auftreten von unerwünschten Ereignissen und klinischen Ergebnissen zwischen den beiden Gruppen. Obwohl sich diese Studien auf klinische und radiologische Ergebnisse konzentrierten, wurden Röntgenaufnahmen nicht so detailliert ausgewertet wie in dieser Studie. Insgesamt waren die radiologisch festgestellten Komplikationen vergleichbar mit denen in dieser Studie. Keine dieser Studien berichtete über intraartikulären Zementaustritt, mit Ausnahme der Studie von Hengg et al., die dieses unerwünschte Ereignis bei einem Patienten beobachteten. In der vorliegenden Studie wurde eine primäre Schraubenpenetration zweimal auf Höhe C und einmal auf Höhe E mit nachfolgendem intraartikulärem Zementaustritt ohne klinische Relevanz beobachtet. Vor der Zementaugmentation jeder Schraube wurde unter fluoroskopischer Kontrolle Kontrastmittel injiziert. Dennoch sollten verschiedene Röntgenaufnahmen in unterschiedlichen Armpositionen angefertigt und sorgfältiger ausgewertet werden, um eine primäre Schraubenpenetration vor der Zementapplikation auszuschließen. Darüber hinaus sollte eine Zementverstärkung der Schrauben auf Höhe C (divergente Schraubenkonfiguration) aufgrund des höheren Risikos einer Hauptschraubenpenetration und des nachfolgenden Zementaustritts vermieden werden. Eine Zementschraubenspitzenaugmentation wird bei Patienten mit Humeruskopffrakturen aufgrund des hohen Potenzials für intraartikulären Austritt, das bei diesem Frakturmuster beobachtet wurde (bei 2 Patienten), nicht empfohlen.
VI. Schlussfolgerung.
Bei der Behandlung proximaler Humeruskopffrakturen (PHF) mit winkelstabilisierten Platten unter Verwendung von PMMA-Zement ist die Zementschraubenspitzenaugmentation eine zuverlässige Operationstechnik, die die Fixierung des Implantats am Knochen verbessert und bei osteoporotischen Patienten zu einer niedrigen sekundären Dislokationsrate von 4,2 % führt. Im Vergleich zur bestehenden Literatur wurde insbesondere bei schweren Frakturmustern eine erhöhte Inzidenz von avaskulärer Nekrose (AVN) beobachtet, was berücksichtigt werden muss. Vor der Zementapplikation muss ein intraartikulärer Zementaustritt sorgfältig mittels Kontrastmittelgabe ausgeschlossen werden. Aufgrund des hohen Risikos eines intraartikulären Zementaustritts bei Humeruskopffrakturen empfehlen wir die Zementschraubenspitzenaugmentation bei dieser Frakturart nicht.
Veröffentlichungsdatum: 06.08.2024










