Eine Fehlverheilung des Os naviculare tritt bei etwa 5–15 % aller akuten Os-naviculare-Frakturen auf, wobei eine Os-naviculare-Nekrose in etwa 3 % der Fälle vorkommt. Risikofaktoren für eine Fehlverheilung des Os naviculare sind eine verpasste oder verzögerte Diagnose, die proximale Lage der Frakturlinie, eine Dislokation von mehr als 1 mm und eine Fraktur mit karpaler Instabilität. Unbehandelt führt eine osteochondrale Pseudarthrose des Os naviculare häufig zu einer traumatischen Arthritis, auch bekannt als osteochondrale Pseudarthrose mit kollabierender Arthrose.
Knochentransplantationen mit oder ohne vaskularisiertem Lappen können zur Behandlung von osteochondralen Pseudarthrosen des Os naviculare eingesetzt werden. Bei Patienten mit Osteonekrose des proximalen Pols des Os naviculare sind die Ergebnisse von Knochentransplantationen ohne vaskularisierte Spitze jedoch unbefriedigend, und die Knochenheilungsrate liegt lediglich bei 40–67 %. Im Gegensatz dazu kann die Heilungsrate von Knochentransplantaten mit vaskularisierten Lappen bis zu 88–91 % betragen. Zu den wichtigsten vaskularisierten Knochenlappen in der klinischen Praxis zählen der distale Radiuslappen mit 1,2-ICSRA-Spitze, das Knochentransplantat mit vaskularisiertem Bündelimplantat, der palmare Radiuslappen, der freie Beckenknochenlappen mit vaskularisierter Spitze und der mediale Femurkondylenlappen (MFC VBG) etc. Die Ergebnisse von Knochentransplantationen mit vaskularisierter Spitze sind zufriedenstellend. Der freie MFC-VBG-Lappen hat sich bei der Behandlung von Kahnbeinfrakturen mit Metakarpalkollaps als wirksam erwiesen. Dabei dient der Gelenkast der absteigenden Kniearterie als Hauptast für die Knochenversorgung. Im Vergleich zu anderen Lappenplastiken bietet der MFC-VBG-Lappen ausreichend strukturelle Unterstützung, um die normale Form des Kahnbeins wiederherzustellen, insbesondere bei Kahnbeinfraktur-Osteochondrose mit nach hinten gebogener Deformität (Abbildung 1). Bei der Behandlung der Kahnbein-Osteochondralnekrose mit progressivem Karpalkollaps wurde für den mit 1,2-ICSRA-markiertem distalen Radiuslappen eine Knochenheilungsrate von lediglich 40 % berichtet, während der MFC-VBG-Lappen eine Knochenheilungsrate von 100 % aufweist.
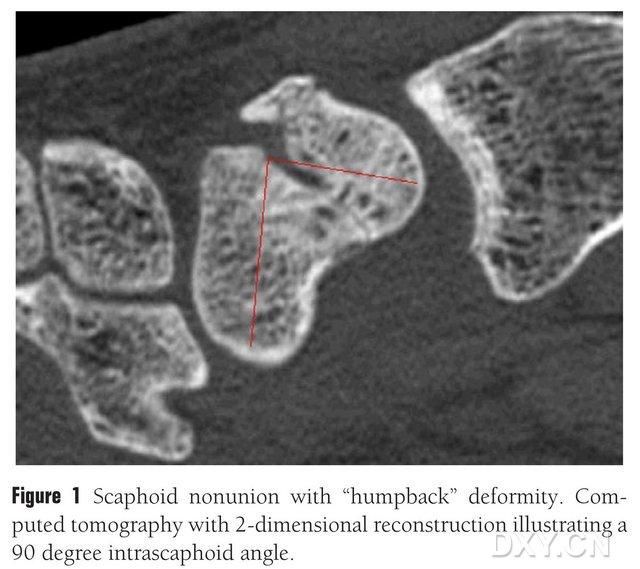
Abbildung 1. Fraktur des Os naviculare mit einer „nach hinten gebogenen“ Deformität; die CT zeigt den Frakturblock zwischen den Os naviculare in einem Winkel von etwa 90°.
Präoperative Vorbereitung
Nach der körperlichen Untersuchung des betroffenen Handgelenks müssen bildgebende Verfahren durchgeführt werden, um das Ausmaß des Handgelenkkollapses zu beurteilen. Röntgenaufnahmen sind hilfreich, um die Lage der Fraktur, den Grad der Dislokation und das Vorliegen von Resorption oder Sklerose am Bruchende zu bestätigen. Posteriore und anteriore Aufnahmen dienen der Beurteilung eines Handgelenkkollapses und einer dorsalen Instabilität des Handgelenks (DISI) anhand eines modifizierten Handgelenkhöhenverhältnisses (Höhe/Breite) von ≤ 1,52 oder eines Radial-Lunatum-Winkels von > 15°. MRT oder CT können helfen, eine Fehlstellung des Os naviculare oder eine Osteonekrose zu diagnostizieren. Seitliche Röntgenaufnahmen oder eine schräg-sagittale CT des Os naviculare mit einem Os-naviculare-Winkel > 45° deuten auf eine Verkürzung des Os naviculare hin, die als „Os naviculare boolum“ bekannt ist. Ein niedriges Signal in der T1- und T2-Wichtung der MRT deutet auf eine Nekrose des Os naviculare hin, die MRT hat jedoch keine eindeutige Aussagekraft für die Beurteilung der Frakturheilung.
Indikationen und Kontraindikationen:
Osteochondrale Pseudarthrose des Os naviculare mit nach hinten gebogener Deformität und DISI; die MRT zeigt eine ischämische Nekrose des Os naviculare, eine intraoperative Lockerung der Blutsperre und dass das frakturierte Ende des Os naviculare noch weißes sklerotisches Knochengewebe aufweist; das Versagen der initialen Keilknochentransplantation oder Schraubenfixierung erfordert eine großflächige strukturelle Knochentransplantation (>1 cm³). Prä- oder intraoperative Befunde einer Arthrose des radialen Karpalgelenks; bei signifikanter Os-naviculare-Fehlstellung mit kollabierender Arthrose können Handgelenksdenervierung, Os-naviculare-Osteotomie, Quadrangularfusion, proximale Karpalosteotomie, totale Karpalfusion etc. erforderlich sein; Os-naviculare-Fehlstellung, proximale Nekrose, aber normale Os-naviculare-Morphologie (z. B. nicht dislozierte Os-naviculare-Fraktur mit schlechter Blutversorgung des proximalen Pols); Verkürzung der Os-naviculare-Fehlstellung ohne Osteonekrose. (1,2-ICSRA kann als Ersatz für einen distalen Radiuslappen verwendet werden).
Angewandte Anatomie
Die VBG des medialen Femurkondylus (MFC) wird von zahlreichen kleinen interossären Trophoblastgefäßen (durchschnittlich 30, 20–50) versorgt, wobei die stärkste Blutversorgung posterior inferior des medialen Femurkondylus (durchschnittlich 6,4) und anterior superior (durchschnittlich 4,9) erfolgt (Abb. 2). Diese Trophoblastgefäße werden hauptsächlich von der Arteria geniculata descendens (DGA) und/oder der Arteria geniculata superior medialis (SMGA) versorgt. Die SMGA ist ein Ast der Arteria femoralis superficialis, aus dem auch Gelenk-, Muskel- und/oder Saphenusnervenäste hervorgehen. Die Arteria gastrica dorsalis (DGA) entspringt proximal der medialen Eminentia medialis des Malleolus medialis aus der Arteria femoralis superficialis oder in einem Abstand von 13,7 cm (10,5–17,5 cm) proximal der Gelenkfläche. Die Stabilität der Verzweigung betrug in den Leichenpräparaten 89 % (Abbildung 3). Die DGA entspringt 13,7 cm (10,5–17,5 cm) proximal der Fissur des Malleolus medialis oder proximal der Gelenkfläche aus der Arteria femoralis superficialis. Ein Leichenpräparat zeigte eine 100%ige Stabilität der Verzweigung und einen Durchmesser von ca. 0,78 mm. Daher sind sowohl die DGA als auch die Arteria gastrica superficialis (SMGA) geeignet, wobei die DGA aufgrund ihrer Länge und ihres Durchmessers für die Tibia besser geeignet ist.
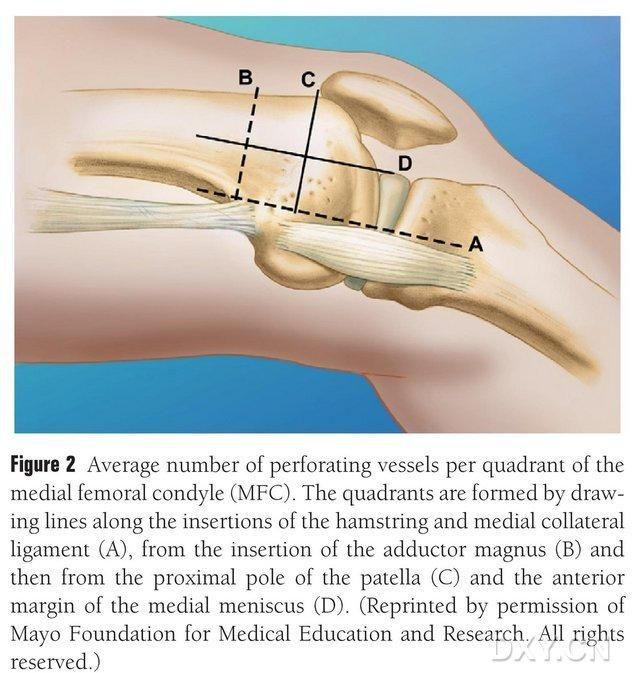
Abb. 2. Vier-Quadranten-Verteilung der MFC-Trophoblastgefäße entlang der horizontalen Linie zwischen dem Semitendinosus und dem medialen Kollateralband A, Linie des Trochanter major B, Linie des oberen Patellapols C, Linie des vorderen Meniskus D.
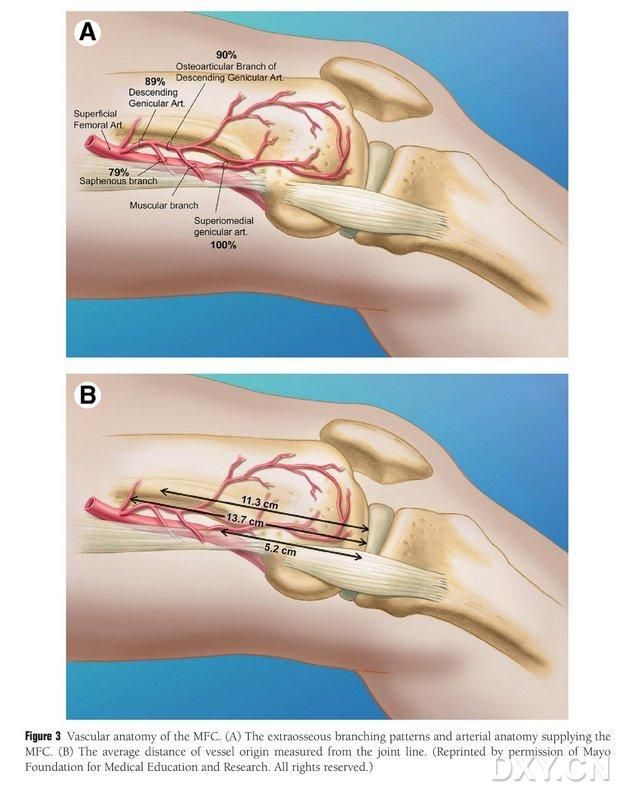
Abbildung 3. Gefäßanatomie des medialen femorocephalen Gelenks (MFC): (A) Extraossäre Gefäßäste und trophoblastische Gefäßanatomie des MFC, (B) Abstand der Gefäßursprünge von der Gelenklinie
Chirurgischer Zugang
Der Patient wird in Rückenlage unter Vollnarkose positioniert, wobei die betroffene Extremität auf dem OP-Tisch für Handchirurgie gelagert wird. In der Regel wird der Knochenlappen vom ipsilateralen medialen Femurkondylus entnommen, sodass der Patient nach der Operation mit Krücken gehen kann. Bei vorangegangenen Verletzungen oder Operationen an der gleichen Knieseite kann auch das kontralaterale Knie gewählt werden. Das Knie wird gebeugt und die Hüfte nach außen rotiert, und an beiden Extremitäten werden Blutsperren angelegt. Der operative Zugang erfolgte nach dem erweiterten Russe-Verfahren. Der Schnitt begann 8 cm proximal des Karpaltunnels und verlief distal vom radialen Rand der Sehne des Musculus flexor carpi radialis. Anschließend wurde er am Karpaltunnel in Richtung Daumenbasis gefaltet und endete auf Höhe des Trochanter major. Die Sehnenscheide des Musculus longissimus radialis wird inzidiert und die Sehne ulnarwärts gezogen. Das Os naviculare wird durch scharfe Präparation entlang der Ligamenta lunatum radialis und capitis navicularis radialis freigelegt, wobei die peripheren Weichteile des Os naviculare sorgfältig präpariert werden, um eine weitere Darstellung des Os naviculare zu ermöglichen (Abbildung 4). Der Bereich der Pseudarthrose, die Qualität des Gelenkknorpels und der Grad der Ischämie des Os naviculare werden überprüft. Nach Lösen der Blutsperre wird der proximale Pol des Os naviculare auf punktförmige Blutungen untersucht, um festzustellen, ob eine ischämische Nekrose vorliegt. Wenn die Nekrose des Os naviculare nicht mit einer Arthritis der Karpal- oder Interkarpalregion einhergeht, kann eine mediale frakturierte Venoid-Graft-Technik (MFC VGB) angewendet werden.
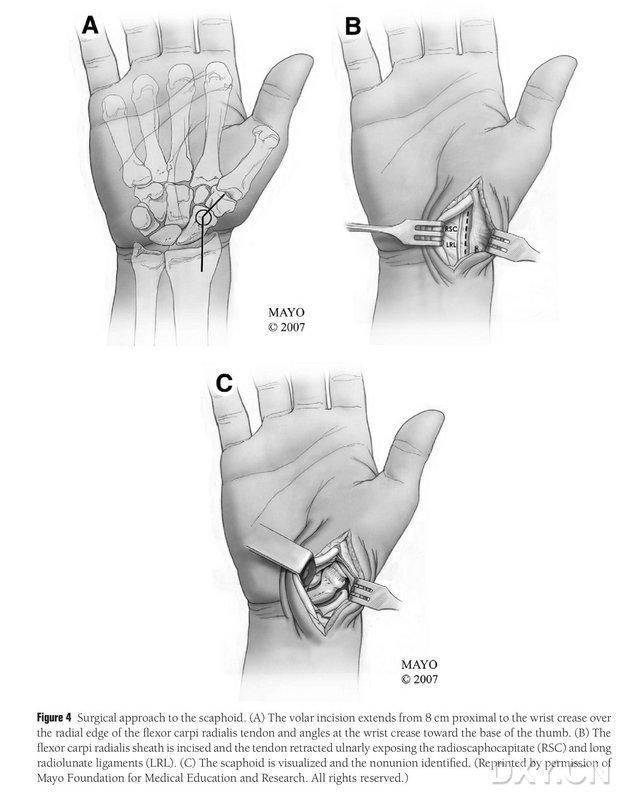
Abbildung 4. Chirurgischer Zugang zum Os naviculare: (A) Der Schnitt beginnt 8 cm proximal des Karpaltunnels und wird entlang des radialen Randes der Sehne des Musculus flexor carpi radialis bis zum distalen Teil des Schnitts verlängert, der am Karpaltunnel zur Daumenbasis hin gefaltet wird. (B) Die Sehnenscheide der Sehne des Musculus longissimus radialis wird inzidiert, die Sehne ulnarwärts gezogen und das Os naviculare durch scharfe Präparation entlang der Ligamenta lunatum radialis und capitis navicularis radialis freigelegt. (C) Die Stelle der knöchernen Diskontinuität des Os naviculare wird identifiziert.
Proximal der Kniegelenkslinie wird entlang des hinteren Randes des Musculus femoralis medialis ein 15–20 cm langer Schnitt gesetzt. Der Muskel wird nach anterior retrahiert, um die Blutversorgung des Musculus femoralis medialis (MFC) freizulegen (Abb. 5). Die Blutversorgung des MFC erfolgt in der Regel über die Gelenkäste der Arteria gastrica dorsalis (DGA) und der Arteria mesenterica superior (SMGA), wobei üblicherweise der größere Gelenkast der DGA und die zugehörige Begleitvene verwendet werden. Der Gefäßstiel wird proximal freipräpariert, wobei darauf geachtet wird, das Periost und die trophoblastischen Gefäße auf der Knochenoberfläche zu schonen.
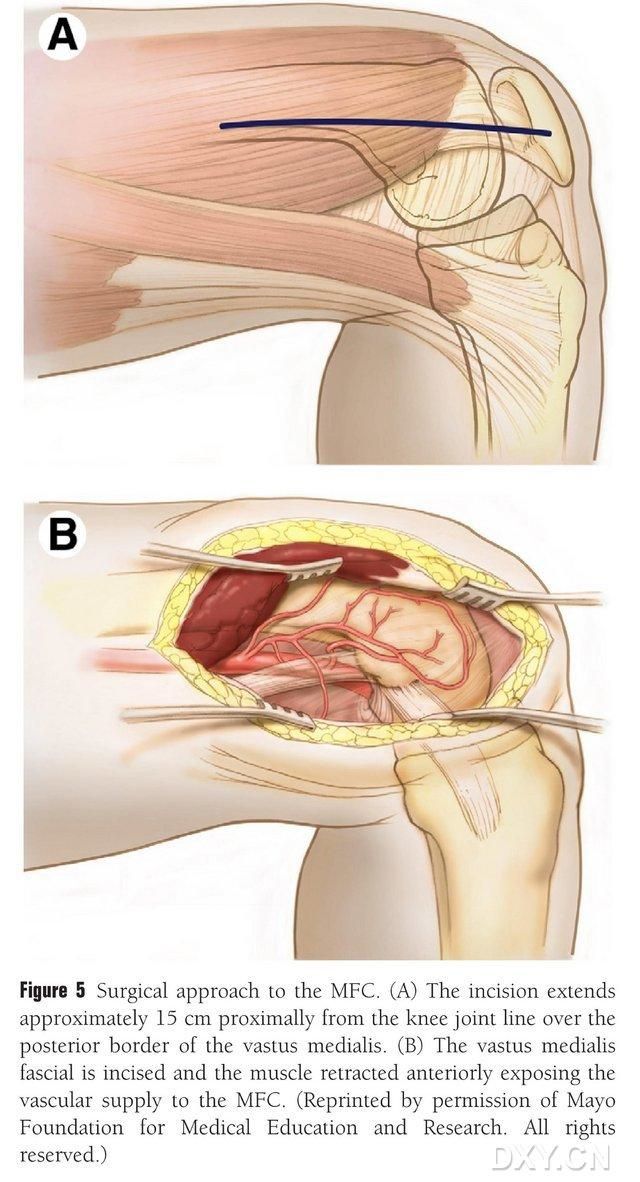
Abbildung 5. Chirurgischer Zugang zum MFC: (A) Ein 15–20 cm langer Schnitt wird proximal entlang des hinteren Randes des Musculus femoralis medialis von der Kniegelenkslinie aus geführt. (B) Der Muskel wird nach anterior retrahiert, um die Blutversorgung des MFC freizulegen.
Präparation des Kahnbeins
Die Kahnbein-DISI-Deformität muss korrigiert und der Bereich für das osteochondrale Knochentransplantat vor der Implantation vorbereitet werden. Dazu wird das Handgelenk unter Durchleuchtung gebeugt, um einen normalen Radial-Lunatum-Winkel wiederherzustellen (Abbildung 6). Ein 0,0625 Fuß (ca. 1,5 mm) langer Kirschner-Nagel wird perkutan von dorsal nach metakarpal gebohrt, um das Radial-Lunatum-Gelenk zu fixieren. Der Kahnbein-Fehlstellungsspalt wird sichtbar, wenn das Handgelenk gestreckt wird. Der Frakturspalt wurde von Weichgewebe befreit und mit einem Plattenspreizer weiter aufgeweitet. Mit einer kleinen oszillierenden Säge wird der Knochen abgeflacht, um sicherzustellen, dass der Implantatlappen eher einer rechteckigen Struktur als einem Keil ähnelt. Dies erfordert, dass der Kahnbeinspalt palmar breiter als dorsal angelegt wird. Nach dem Öffnen des Spalts wird der Defekt dreidimensional vermessen, um die Ausdehnung des Knochentransplantats zu bestimmen. Dieses ist üblicherweise 10–12 mm lang.
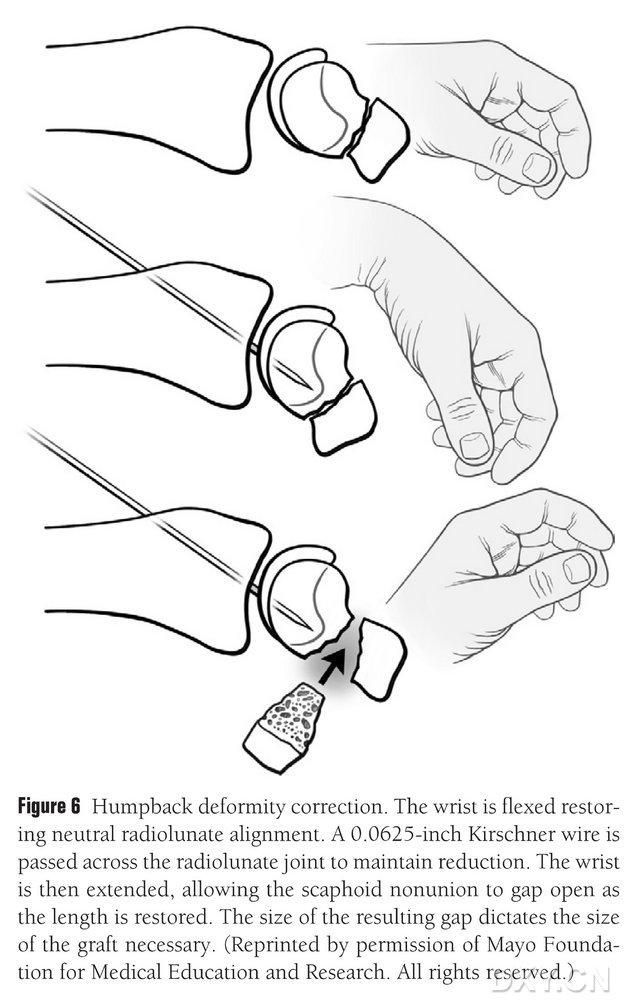
Abbildung 6. Korrektur der nach hinten gebogenen Kahnbeindeformität mit fluoroskopischer Beugung des Handgelenks zur Wiederherstellung der normalen radial-lunaren Ausrichtung. Ein 0,0625 Fuß (ca. 1,5 mm) langer Kirschner-Nagel wird perkutan von dorsal nach metakarpal gebohrt, um das radiale Lunatumgelenk zu fixieren. Dadurch wird der Fehlstellungsspalt des Kahnbeins freigelegt und die normale Höhe des Kahnbeins bei gestrecktem Handgelenk wiederhergestellt. Die Größe des Spalts bestimmt die Größe des zu präparierenden Lappens.
Osteotomie
Der vaskularisierte Bereich des medialen Femurkondylus wird als Entnahmestelle für den Knochen ausgewählt und entsprechend markiert. Dabei ist darauf zu achten, das mediale Seitenband nicht zu verletzen. Das Periost wird inzidiert und ein rechteckiger Knochenlappen in der gewünschten Größe mit einer oszillierenden Säge ausgestanzt. Ein zweiter Knochenblock wird an einer Seite im 45°-Winkel eingeschnitten, um die Stabilität des Lappens zu gewährleisten (Abb. 7). Es ist darauf zu achten, dass Periost, Kortikalis und Spongiosa des Lappens nicht voneinander getrennt werden. Die Beinblutsperre wird gelöst, um die Durchblutung des Lappens zu beobachten. Der Gefäßstiel wird proximal über mindestens 6 cm freigelegt, um eine spätere Gefäßanastomose zu ermöglichen. Gegebenenfalls kann eine kleine Menge Spongiosa im Femurkondylus belassen werden. Der Defekt im Femurkondylus wird mit einem Knochenersatzmaterial aufgefüllt, die Inzision wird drainiert und schichtweise verschlossen.
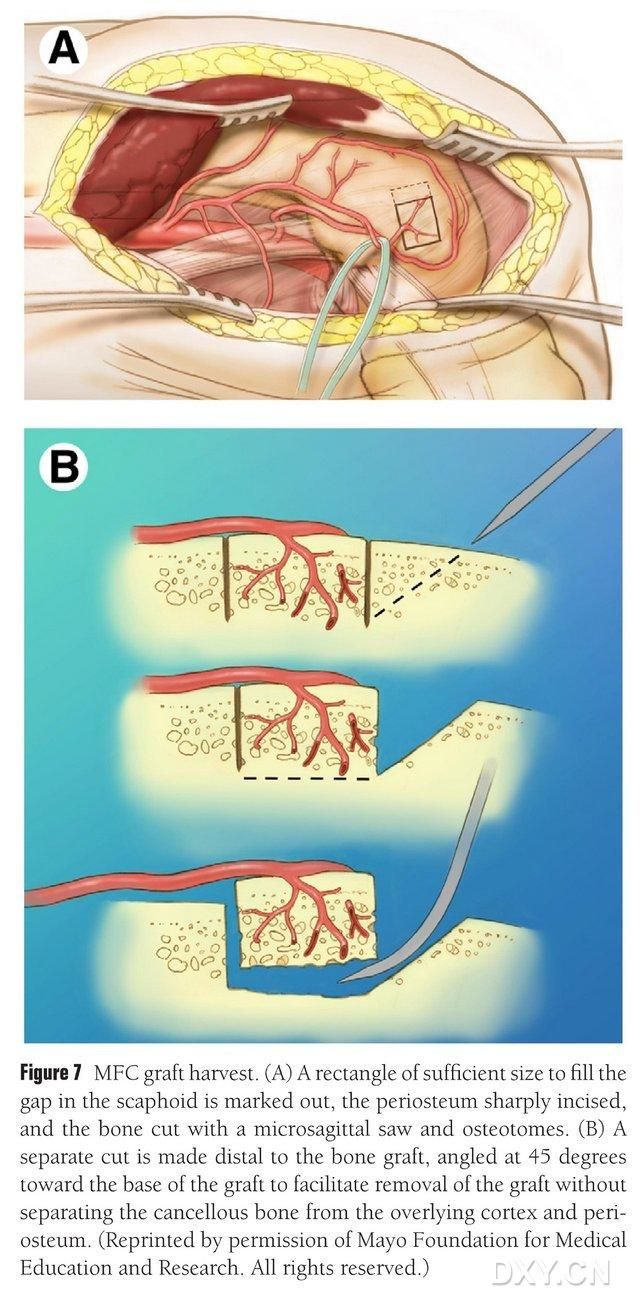
Abbildung 7. Entnahme eines MFC-Knochenlappens. (A) Der zur Füllung des Os naviculare ausreichende Osteotomiebereich wird markiert, das Periost eingeschnitten und ein rechteckiger Knochenlappen in der gewünschten Größe mit einer oszillierenden Säge ausgestanzt. (B) Ein zweites Knochenstück wird an einer Seite im 45°-Winkel abgetrennt, um die Stabilität des Lappens zu gewährleisten.
Lappenimplantation und -fixierung
Der Knochenlappen wird in die passende Form zugeschnitten, wobei darauf geachtet wird, den Gefäßstiel nicht zu komprimieren und das Periost nicht zu verletzen. Der Lappen wird vorsichtig in den Bereich des Kahnbeindefekts implantiert, Perkussion wird vermieden und er wird mit Hohlschrauben für das Kahnbein fixiert. Es wurde darauf geachtet, dass der palmare Rand des implantierten Knochenblocks bündig mit dem palmaren Rand des Kahnbeins abschließt oder leicht vertieft ist, um ein Einklemmen zu verhindern. Die Morphologie des Kahnbeins, die Kraftrichtung und die Schraubenposition wurden fluoroskopisch überprüft. Die Arterie des Gefäßlappens wird end-zu-seitlich an die Arteria radialis und die Venenspitze end-zu-end an die Begleitvene der Arteria radialis anastomosiert (Abbildung 8). Die Gelenkkapsel wird rekonstruiert, der Gefäßstiel jedoch geschont.
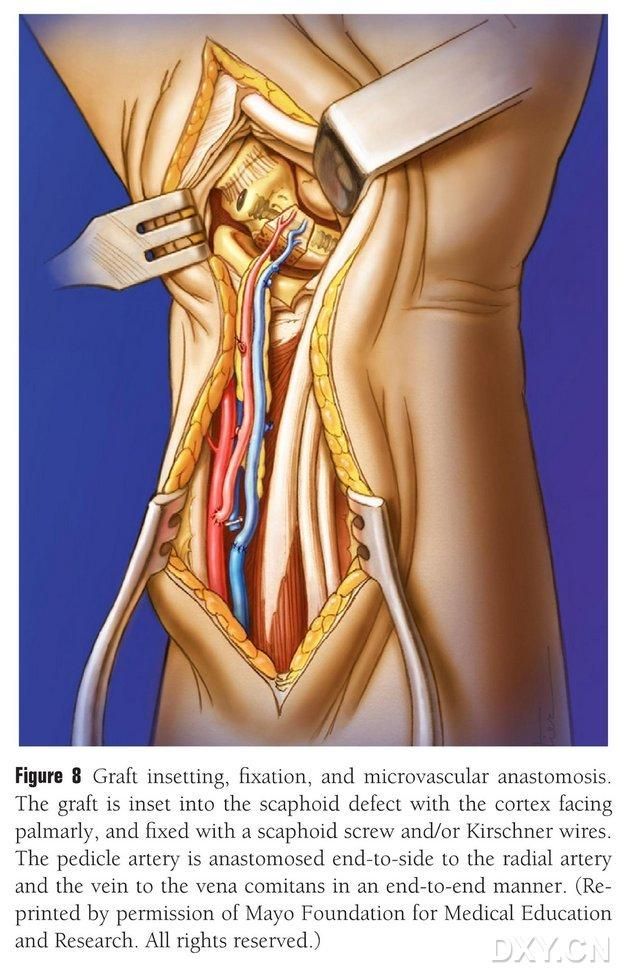
Abbildung 8. Implantation, Fixierung und Gefäßanastomose des Knochenlappens. Der Knochenlappen wird vorsichtig in den Bereich des Defekts am Os naviculare implantiert und mit Hohlschrauben oder Kirschner-Nägeln fixiert. Dabei ist darauf zu achten, dass der Metakarpalrand des implantierten Knochenblocks bündig mit dem Metakarpalrand des Os naviculare abschließt oder leicht vertieft ist, um eine Kompression zu vermeiden. Die Anastomose der Gefäßlappenarterie an die Arteria radialis erfolgte end-zu-end, ebenso wie die Anastomose der Venenspitze an die Begleitvene der Arteria radialis.
Postoperative Rehabilitation
Die orale Einnahme von 325 mg Aspirin täglich (für 1 Monat) wird empfohlen. Die postoperative Belastung des betroffenen Beins ist erlaubt. Eine Kniebremsung kann die Beschwerden lindern, abhängig von der Bewegungsfähigkeit des Patienten zum richtigen Zeitpunkt. Die Unterstützung des gegenüberliegenden Beins durch eine einzelne Krücke kann die Schmerzen reduzieren, eine dauerhafte Krückennutzung ist jedoch nicht notwendig. Die Fäden wurden 2 Wochen nach der Operation entfernt, und der Münster- oder Oberarm-Daumen-Gips wurde 3 Wochen lang angelegt. Anschließend wurde der Unterarm-Daumen-Gips bis zur vollständigen Frakturheilung verwendet. Röntgenaufnahmen wurden in Abständen von 3–6 Wochen angefertigt, und die Frakturheilung wurde mittels CT bestätigt. Danach sollten aktive und passive Beuge- und Streckübungen schrittweise begonnen und Intensität und Häufigkeit der Übungen allmählich gesteigert werden.
Schwere Komplikationen
Zu den Hauptkomplikationen am Kniegelenk zählen Knieschmerzen und Nervenverletzungen. Knieschmerzen traten hauptsächlich innerhalb von sechs Wochen nach der Operation auf; Sensibilitätsstörungen oder schmerzhafte Neurome infolge einer Verletzung des Nervus saphenus wurden nicht beobachtet. Zu den Hauptkomplikationen am Handgelenk zählen therapieresistente Knochenheilungsstörungen, Schmerzen, Gelenksteife, Schwäche, fortschreitende Arthrose des Radius oder der Interkarpalknochen; zudem wurde über das Risiko einer periostalen heterotopen Ossifikation berichtet.
Freie vaskularisierte Knochentransplantation des medialen Femurkondylus bei Kahnbeinpseudarthrosen mit avaskulärer Nekrose des proximalen Pols und Karpalkollaps
Veröffentlichungsdatum: 28. Mai 2024










