Seit Sculco et al. 1996 erstmals die minimalinvasive Hüfttotalendoprothetik (HTEP) mit posterolateralem Zugang beschrieben, wurden zahlreiche weitere minimalinvasive Modifikationen vorgestellt. Das Konzept der minimalinvasiven Chirurgie ist mittlerweile weit verbreitet und wird zunehmend von Klinikern akzeptiert. Dennoch besteht weiterhin keine eindeutige Entscheidung darüber, ob minimalinvasive oder konventionelle Verfahren angewendet werden sollten.
Zu den Vorteilen minimalinvasiver Eingriffe zählen kleinere Einschnitte, geringere Blutungen, weniger Schmerzen und eine schnellere Genesung; zu den Nachteilen gehören jedoch ein eingeschränktes Sichtfeld, die Gefahr von neurovaskulären Verletzungen, eine ungünstige Prothesenposition und ein erhöhtes Risiko für erneute rekonstruktive Operationen.
Bei minimalinvasiver Hüfttotalendoprothetik (MIS-THA) ist der postoperative Muskelkraftverlust ein wichtiger Faktor, der die Genesung beeinträchtigt, und der operative Zugang beeinflusst die Muskelkraft maßgeblich. Beispielsweise können anterolaterale und direkte anteriore Zugänge die Abduktoren schädigen und zu einem Schaukelgang (Trendelenburg-Hinken) führen.
Um minimalinvasive Verfahren zu finden, die Muskelschäden minimieren, verglichen Dr. Amanatullah et al. von der Mayo Clinic in den USA zwei minimalinvasive Verfahren zur Hüfttotalendoprothetik (MIS-THA): den direkten anterioren Zugang (DA) und den direkten superioren Zugang (DS). Anhand von Leichenpräparaten untersuchten sie die Schädigung von Muskeln und Sehnen. Die Ergebnisse dieser Studie zeigten, dass der DS-Zugang Muskeln und Sehnen weniger schädigt als der DA-Zugang und daher möglicherweise das bevorzugte Verfahren für die MIS-THA darstellt.
Versuchsplanung
Die Studie wurde an acht frisch gefrorenen Leichen mit insgesamt 16 Hüftenpaaren ohne Hüftoperationen durchgeführt. Bei einer Leiche wurde per Zufall eine Hüfte für eine minimalinvasive Hüfttotalendoprothese (MIS-THA) über den dorsalen Zugang (DA) und die andere über den dorsalen Zugang (DS) ausgewählt. Alle Eingriffe wurden von erfahrenen Chirurgen durchgeführt. Der endgültige Grad der Muskel- und Sehnenverletzung wurde von einem nicht an der Operation beteiligten Orthopäden beurteilt.
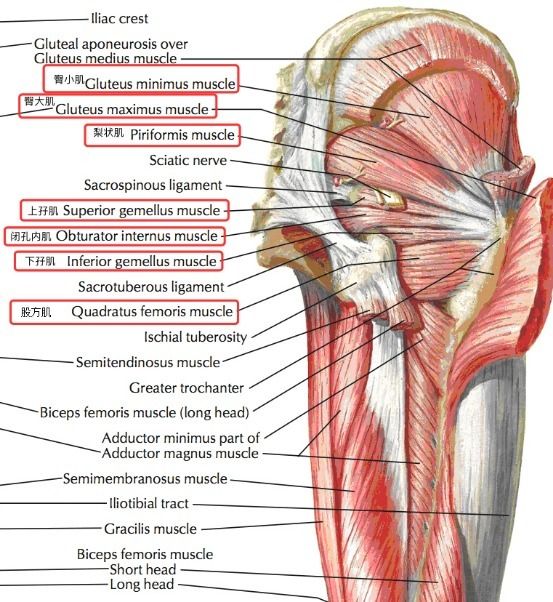
Die untersuchten anatomischen Strukturen umfassten: Musculus gluteus maximus, Musculus gluteus medius und dessen Sehne, Musculus gluteus minimus und dessen Sehne, Musculus vastus tensor fasciae latae, Musculus quadriceps femoris, Musculus trapezius pars descendens, Musculus trapezius pars descendens, Musculus obturatorius internus und Musculus obturatorius externus (Abbildung 1). Die Muskeln wurden auf mit bloßem Auge sichtbare Muskelrisse und Druckempfindlichkeit untersucht.
Abb. 1 Anatomisches Diagramm der einzelnen Muskeln
Ergebnisse
1. Muskelschädigung: Es zeigte sich kein statistisch signifikanter Unterschied im Ausmaß der Oberflächenschädigung des Musculus gluteus medius zwischen dem DA- und dem DS-Zugang. Beim Musculus gluteus minimus war der Anteil der Oberflächenschädigung beim DA-Zugang jedoch signifikant höher als beim DS-Zugang. Für den Musculus quadriceps femoris bestand kein signifikanter Unterschied zwischen den beiden Zugängen. Der Anteil der Oberflächenschädigung des Musculus vastus tensor fasciae latae und des Musculus rectus femoris war beim DA-Zugang höher als beim DS-Zugang.
2. Sehnenverletzungen: Bei keinem der beiden Verfahren kam es zu nennenswerten Verletzungen.
3. Sehnendurchtrennung: Die Länge der Durchtrennung der Gluteus-minimus-Sehne war in der DA-Gruppe signifikant größer als in der DS-Gruppe, der Anteil der Verletzungen war in der DS-Gruppe jedoch signifikant höher. Für den Musculus piriformis und den Musculus obturatorius internus bestand kein signifikanter Unterschied in der Häufigkeit von Sehnendurchtrennungen zwischen den beiden Gruppen. Die Operationsskizze ist in Abb. 2 dargestellt, Abb. 3 zeigt den traditionellen lateralen Zugang und Abb. 4 den traditionellen posterioren Zugang.
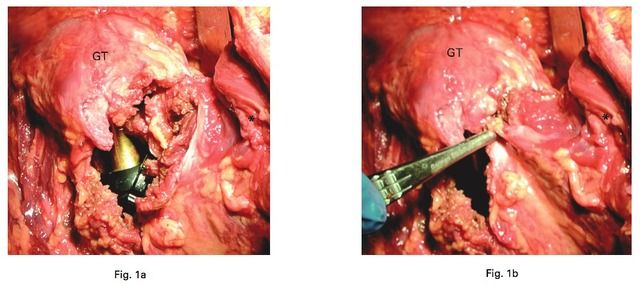
Abb. 2 1a. Vollständige Durchtrennung der Sehne des Musculus gluteus minimus während der DA-Prozedur aufgrund der notwendigen femoralen Fixierung; 1b. Partielle Durchtrennung des Musculus gluteus minimus, die das Ausmaß der Verletzung an Sehne und Muskelbauch zeigt. gt. Trochanter major; * Musculus gluteus minimus.
Abb. 3 Schematische Darstellung des traditionellen direkten lateralen Zugangs mit dem rechts sichtbaren Acetabulum bei entsprechender Traktion.
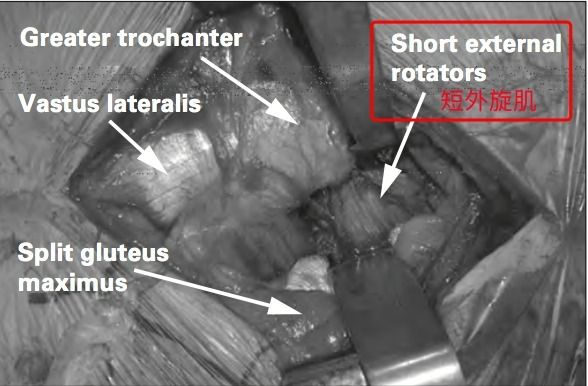
Abbildung 4: Darstellung des kurzen Außenrotatormuskels bei einem konventionellen dorsalen Zugang zur Hüfttotalendoprothese
Schlussfolgerung und klinische Implikationen
Viele frühere Studien zeigten keine signifikanten Unterschiede hinsichtlich Operationsdauer, Schmerzkontrolle, Transfusionsrate, Blutverlust, Krankenhausaufenthaltsdauer und Gangbild beim Vergleich von konventioneller und minimalinvasiver Hüfttotalendoprothetik (MIS-THA). Eine klinische Studie von Repantis et al. zum Vergleich von konventioneller und minimalinvasiver Hüfttotalendoprothetik ergab keine signifikanten Unterschiede zwischen den beiden Verfahren, mit Ausnahme einer signifikanten Schmerzreduktion. Auch hinsichtlich Blutverlust, Gehfähigkeit und postoperativer Rehabilitation zeigten sich keine signifikanten Unterschiede. Eine weitere klinische Studie von Goosen et al.
Eine randomisierte, kontrollierte Studie (RCT) von Goosen et al. zeigte einen Anstieg des mittleren HHS-Scores nach minimalinvasivem Eingriff (was auf eine bessere Genesung hindeutet), jedoch eine längere Operationsdauer und signifikant mehr perioperative Komplikationen. In den letzten Jahren wurden auch zahlreiche Studien zu Muskelschäden und postoperativer Erholungszeit nach minimalinvasiven Eingriffen durchgeführt, diese Aspekte sind jedoch noch nicht umfassend geklärt. Die vorliegende Studie befasst sich ebenfalls mit diesen Fragestellungen.
In dieser Studie zeigte sich, dass der DS-Zugang im Vergleich zum DA-Zugang deutlich weniger Muskelgewebe schädigte. Dies belegten signifikant geringere Schäden am Musculus gluteus minimus und seiner Sehne, am Musculus vastus tensor fasciae latae und am Musculus rectus femoris. Diese Verletzungen waren auf den DA-Zugang selbst zurückzuführen und ließen sich postoperativ nur schwer beheben. Da es sich bei dieser Studie um eine Leichenpräparation handelt, sind klinische Studien erforderlich, um die klinische Relevanz dieses Ergebnisses eingehend zu untersuchen.
Veröffentlichungsdatum: 01.11.2023