Suprakondyläre Humerusfrakturen gehören zu den häufigsten Frakturen bei Kindern und treten am Übergang zwischen Humerusschaft und -knorpel auf.Humeruskondylus.
Klinische Manifestationen
Suprakondyläre Humerusfrakturen treten vorwiegend bei Kindern auf. Nach der Verletzung können lokale Schmerzen, Schwellungen, Druckempfindlichkeit und Funktionsstörungen auftreten. Nicht dislozierte Frakturen zeigen keine eindeutigen Anzeichen; eine Exsudation des Ellbogens kann das einzige klinische Symptom sein. Die Gelenkkapsel unterhalb des Ellbogenmuskels liegt am oberflächlichsten; dort ist die weiche Gelenkkapsel, auch als Softspot bekannt, bei Gelenkexsudation tastbar. Der Flexionspunkt liegt üblicherweise vor der Linie, die die Mitte des Radiusköpfchens mit der Spitze des Olecranons verbindet.
Bei einer suprakondylären Fraktur Typ III zeigen sich zwei abgewinkelte Deformitäten des Ellbogens, die ihm ein S-förmiges Aussehen verleihen. Typischerweise findet sich eine subkutane Blutung an der Vorderseite des distalen Oberarms. Bei vollständiger Dislokation der Fraktur durchdringt das distale Frakturende den Musculus brachialis, wodurch die subkutane Blutung stärker ausfällt. Infolgedessen entsteht ein sogenanntes „Pucker-Zeichen“ an der Vorderseite des Ellbogens, das in der Regel auf einen knöchernen Vorsprung proximal der Fraktur hinweist, der die Dermis durchdringt. Bei gleichzeitiger Verletzung des Nervus radialis kann die Dorsalextension des Daumens eingeschränkt sein; eine Verletzung des Nervus medianus kann die aktive Beugung von Daumen und Zeigefinger unmöglich machen; eine Verletzung des Nervus ulnaris kann zu einer eingeschränkten Fingerteilung und Interdigitation führen.
Diagnose
(1) Diagnosegrundlage
① Vorliegen eines Traumas; ② Klinische Symptome und Anzeichen: lokale Schmerzen, Schwellung, Druckempfindlichkeit und Funktionsstörung; ③ Röntgenbild zeigt die suprakondyläre Frakturlinie und verschobene Frakturfragmente des Oberarmknochens.
(2) Differenzialdiagnose
Besonderes Augenmerk sollte auf die Identifizierung vonEllenbogenluxationDie Unterscheidung zwischen suprakondylären Humerusfrakturen und Ellenbogenluxationen ist schwierig. Bei einer suprakondylären Humerusfraktur besteht zwischen dem Epicondylus humeri und dem Olecranon eine normale anatomische Beziehung. Bei einer Ellenbogenluxation hingegen liegt das Olecranon hinter dem Epicondylus humeri und ist daher stärker ausgeprägt. Im Vergleich zu suprakondylären Frakturen ist die Unterarmprominenz bei einer Ellenbogenluxation weiter distal. Das Vorhandensein oder Fehlen von Knochenreibegeräuschen spielt ebenfalls eine Rolle bei der Unterscheidung zwischen suprakondylären Humerusfrakturen und Ellenbogenluxationen, wobei diese Geräusche mitunter schwer auszulösen sind. Aufgrund starker Schwellungen und Schmerzen führen Manipulationen, die Knochenreibegeräusche hervorrufen, häufig zu Schreien beim Kind. Aufgrund des Risikos einer neurovaskulären Schädigung sollten solche Manipulationen vermieden werden. Eine Röntgenuntersuchung kann die Diagnose unterstützen.
Typ
Die Standardklassifikation suprakondylärer Humerusfrakturen unterscheidet zwischen Extensions- und Flexionsfrakturen. Die Flexionsfraktur ist selten; im seitlichen Röntgenbild liegt das distale Frakturende vor dem Humerusschaft. Die gerade Fraktur ist häufig und wird nach Gartland in die Typen I bis III unterteilt (Tabelle 1).
| Typ | Klinische Manifestationen |
| Typ I | Frakturen ohne Dislokation, Inversion oder Valgus |
| Typ IB | Leichte Dislokation, mediale kortikale Rillenbildung, vordere Humerusgrenzlinie durch den Humeruskopf |
| Typ II | Überstreckung, Integrität der hinteren Kortikalis, Humeruskopf hinter der vorderen Humerusrandlinie, keine Rotation |
| Typ IIB | Längs- oder Drehverschiebung mit teilweisem Kontakt an beiden Enden des Bruchs |
| Typ III | Vollständige posteriore Verlagerung ohne kortikalen Kontakt, meist distal bis medial posterior |
| Typ IIIB | Offensichtliche Dislokation, Weichteilgewebe im Frakturende eingebettet, signifikante Überlappung oder Rotationsdislokation des Frakturendes |
Tabelle 1 Gartland-Klassifikation von suprakondylären Humerusfrakturen
Behandeln
Vor der optimalen Behandlung sollte das Ellenbogengelenk vorübergehend in einer Beugung von 20° bis 30° fixiert werden. Dies ist nicht nur angenehm für den Patienten, sondern minimiert auch die Spannung der neurovaskulären Strukturen.
(1) Suprakondyläre Humerusfrakturen Typ I: Hierfür ist lediglich ein Gipsverband oder eine Gipsfixierung zur externen Fixierung erforderlich. Üblicherweise wird bei einer Beugung des Ellbogens um 90° und einer Rotation des Unterarms in neutraler Position ein Oberarmgips zur externen Fixierung für 3 bis 4 Wochen angelegt.
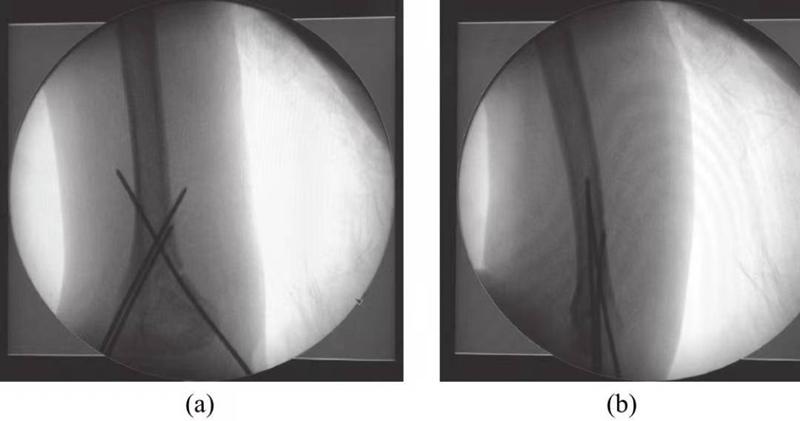
(2) Suprakondyläre Humerusfrakturen Typ II: Manuelle Reposition und Korrektur der Ellenbogenüberstreckung und -winkelung sind die wichtigsten Aspekte bei der Behandlung dieser Frakturart. °) Die Fixierung erhält zwar die Position nach der Reposition, erhöht aber das Risiko einer neurovaskulären Verletzung der betroffenen Extremität sowie das Risiko eines akuten Kompartmentsyndroms. Daher ist eine perkutane Reposition vorzuziehen.KirschnerdrahtfixierungDie beste Methode ist nach geschlossener Reposition der Fraktur (Abb. 1) und anschließender externer Fixierung mit einem Gipsverband in einer sicheren Position (Ellenbogenflexion 60°).
Abbildung 1 Bild der perkutanen Kirschnerdrahtfixierung
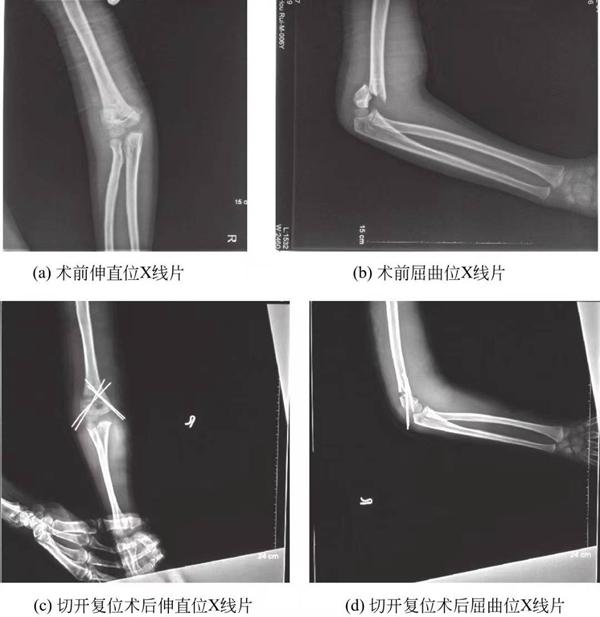
(3) Suprakondyläre Humerusfrakturen Typ III: Alle suprakondylären Humerusfrakturen Typ III werden mittels perkutaner Kirschnerdrahtfixierung reponiert. Dies ist derzeit die Standardbehandlung für suprakondyläre Frakturen Typ III. Eine geschlossene Reposition und perkutane Kirschnerdrahtfixierung sind in der Regel möglich. Eine offene Reposition ist jedoch erforderlich, wenn die Weichteileinbettung nicht anatomisch reponiert werden kann oder eine Verletzung der Arteria brachialis vorliegt (Abbildung 2).
Abbildung 5-3 Prä- und postoperative Röntgenaufnahmen von suprakondylären Humerusfrakturen
Es gibt vier chirurgische Zugangswege zur offenen Reposition von suprakondylären Humerusfrakturen: (1) lateraler Ellenbogenzugang (einschließlich anterolateraler Zugang); (2) medialer Ellenbogenzugang; (3) kombinierter medialer und lateraler Ellenbogenzugang; und (4) posteriorer Ellenbogenzugang.
Sowohl der laterale als auch der mediale Zugang zum Ellbogen zeichnen sich durch geringere Gewebeschädigung und eine einfachere anatomische Struktur aus. Der mediale Schnitt ist sicherer als der laterale und kann eine Schädigung des Nervus ulnaris verhindern. Der Nachteil besteht darin, dass bei beiden Zugängen die Fraktur auf der Gegenseite nicht direkt sichtbar ist und nur manuell reponiert und fixiert werden kann, was vom Operateur eine höhere chirurgische Kompetenz erfordert. Der posteriore Zugang zum Ellbogen ist aufgrund der Zerstörung der Integrität des Musculus triceps brachii und des größeren Gewebeschadens umstritten. Der kombinierte Zugang über den medialen und lateralen Ellbogen kann den Nachteil der fehlenden direkten Sicht auf die Knochenoberfläche der Gegenseite kompensieren. Er vereint die Vorteile beider Zugänge, erleichtert die Frakturreposition und -fixierung und kann die Länge des lateralen Schnitts reduzieren. Zudem trägt er zur Linderung und zum Rückgang von Gewebeschwellungen bei. Sein Nachteil ist jedoch die größere Schnittlänge im Vergleich zum posterioren Zugang.
Komplikation
Zu den Komplikationen von suprakondylären Humerusfrakturen gehören: (1) neurovaskuläre Verletzungen; (2) akutes Septumsyndrom; (3) Ellenbogensteife; (4) Myositis ossificans; (5) avaskuläre Nekrose; (6) Cubitus-varus-Deformität; (7) Cubitus-valgus-Deformität.
Zusammenfassen
Suprakondyläre Humerusfrakturen zählen zu den häufigsten Frakturen im Kindesalter. In den letzten Jahren hat die unzureichende Reposition suprakondylärer Humerusfrakturen vermehrt Aufmerksamkeit erregt. Früher wurde angenommen, dass Cubitus varus oder valgus durch einen Wachstumsstillstand der distalen Humerusepiphyse und nicht durch eine unzureichende Reposition verursacht werden. Die meisten aktuellen Studien belegen jedoch, dass eine unzureichende Frakturreposition ein wichtiger Faktor für die Entstehung einer Cubitus-varus-Deformität ist. Daher sind die Reposition suprakondylärer Humerusfrakturen, die Korrektur des ulnaren Offsets, die horizontale Rotation und die Wiederherstellung der distalen Humerushöhe entscheidend.
Es gibt viele Behandlungsmethoden für suprakondyläre Humerusfrakturen, wie z. B. die manuelle Reposition + externe FixationDie Behandlungsmethoden umfassen Gipsverbände, Olecranon-Traktion, externe Fixation mit Schiene, offene und geschlossene Reposition und interne Fixation. Früher waren die manuelle Reposition und die externe Gipsfixation die gängigsten Verfahren, wobei in China in bis zu 50 % der Fälle ein Cubitus varus auftrat. Heute gilt die perkutane Nadelfixation nach Reposition bei suprakondylären Frakturen des Typs II und III als allgemein anerkannte Methode. Sie bietet die Vorteile, die Blutversorgung nicht zu beeinträchtigen und eine schnelle Knochenheilung zu ermöglichen.
Es gibt unterschiedliche Meinungen zur Methode und optimalen Anzahl der Kirschner-Drähte nach geschlossener Reposition von Frakturen. Nach Erfahrung des Herausgebers sollten die Kirschner-Drähte bei der Fixierung gegabelt werden. Je weiter die Frakturebenen auseinanderliegen, desto stabiler ist die Fixierung. Die Kirschner-Drähte dürfen sich in der Frakturebene nicht kreuzen, da sonst die Rotation nicht kontrolliert werden kann und die Fixierung instabil wird. Bei medialer Kirschner-Draht-Fixierung ist darauf zu achten, den Nervus ulnaris nicht zu verletzen. Führen Sie die Nadel nicht bei gebeugtem Ellbogen ein. Strecken Sie den Ellbogen leicht, um den Nervus ulnaris nach hinten zu verlagern. Berühren Sie den Nervus ulnaris mit dem Daumen, schieben Sie ihn nach hinten und führen Sie den Kirschner-Draht vorsichtig ein. Die Anwendung der gekreuzten Kirschner-Draht-Fixierung bietet potenzielle Vorteile hinsichtlich der postoperativen funktionellen Erholung, der Frakturheilungsrate und der exzellenten Frakturheilungsrate, was sich positiv auf die frühe postoperative Genesung auswirkt.
Veröffentlichungsdatum: 02.11.2022