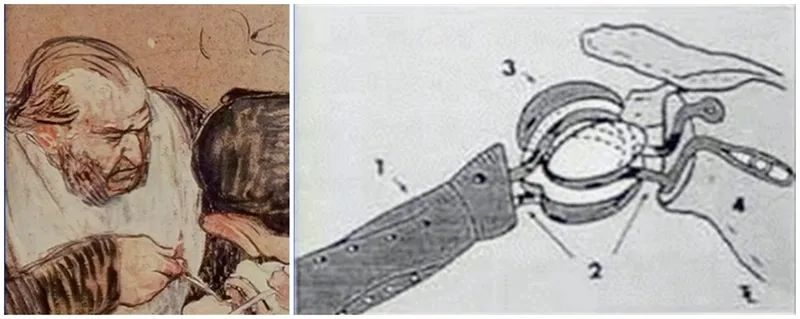
Das Konzept des künstlichen Schultergelenkersatzes wurde erstmals 1891 von Themistocles Gluck vorgeschlagen. Zu den künstlichen Gelenken, die er gemeinsam entwickelte, gehören Hüft- und Handgelenke. Die erste Schulterprothesenoperation wurde 1893 von dem französischen Chirurgen Jules Emile Péan im Hôpital International in Paris an einem 37-jährigen Patienten mit Gelenk- und Knochentuberkulose durchgeführt. Es handelte sich um die erste dokumentierte Schulterarthroplastik. Die Prothese wurde von dem Pariser Zahnarzt J. Porter Michaels angefertigt.StängelDie Prothese bestand aus Platin und war mittels Draht an einem mit Paraffin überzogenen Gummikopf befestigt, um ein fixiertes Implantat zu bilden. Die anfänglichen Ergebnisse für den Patienten waren zufriedenstellend, jedoch musste die Prothese nach zwei Jahren aufgrund wiederholter Tuberkulose-Infektionen entfernt werden. Dies ist der erste Versuch einer künstlichen Schulterprothese beim Menschen.
1951 berichtete Frederick Krueger über die Verwendung einer anatomisch korrekteren Schulterprothese aus Vitaminen, die aus dem proximalen Oberarmknochen einer Leiche geformt worden war. Diese wurde erfolgreich zur Behandlung eines jungen Patienten mit Osteonekrose des Oberarmkopfes eingesetzt.
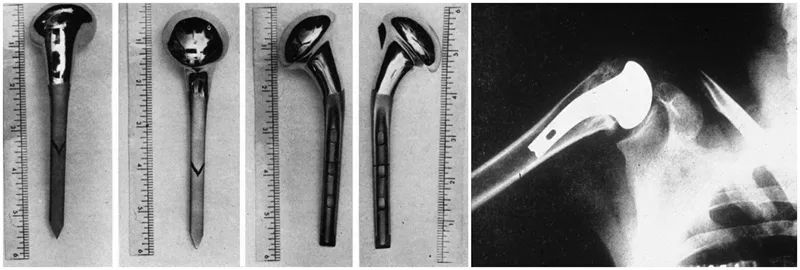
Die wirklich moderne Schulterprothese wurde jedoch von dem Schulterspezialisten Charles Neer entworfen und entwickelt. Um die unbefriedigenden Ergebnisse der chirurgischen Behandlung von proximalen Humerusfrakturen zu verbessern, entwickelte Neer 1953 eine anatomische proximale Humerusprothese für Humeruskopffrakturen. Diese wurde in den folgenden zwei Jahrzehnten mehrfach verbessert und es entstanden Prothesen der zweiten und dritten Generation.
Anfang der 1970er-Jahre schlug Neer zur Lösung des Schultergelenkersatzproblems bei Patienten mit schwerer Rotatorenmanschetteninsuffizienz erstmals das Konzept der inversen Schulterprothese (RTSA) vor. Aufgrund des frühen Versagens der Glenoidkomponente wurde dieses Konzept jedoch später verworfen. 1985 verbesserte Paul Grammont Neers Konzept, indem er den Rotationsmittelpunkt medial und distal verlagerte, den Hebelarm und die Spannung des Deltamuskels veränderte und so das Problem des Funktionsverlusts der Rotatorenmanschette vollständig löste.
Konstruktionsprinzipien der Transschulterprothese
Die inverse Schulterprothese (RTSA) kehrt die anatomische Beziehung des natürlichen Schultergelenks um, um die Schulterstabilität wiederherzustellen. Durch die konvexe Form der Glenoidseite und die konkave Form des Humeruskopfes wird bei der RTSA ein Drehpunkt und ein Rotationszentrum geschaffen. Die biomechanische Funktion dieses Drehpunkts besteht darin, eine Aufwärtsbewegung des Humeruskopfes bei Kontraktion des Deltamuskels zur Abduktion des Oberarms zu verhindern. Charakteristisch für die RTSA ist die Verlagerung des Rotationszentrums des künstlichen Schultergelenks und der Position des Humeruskopfes relativ zum natürlichen Schultergelenk nach innen und unten. Verschiedene RTSA-Prothesendesigns unterscheiden sich. Der Humeruskopf wird um 25–40 mm nach unten und um 5–20 mm nach innen verlagert.
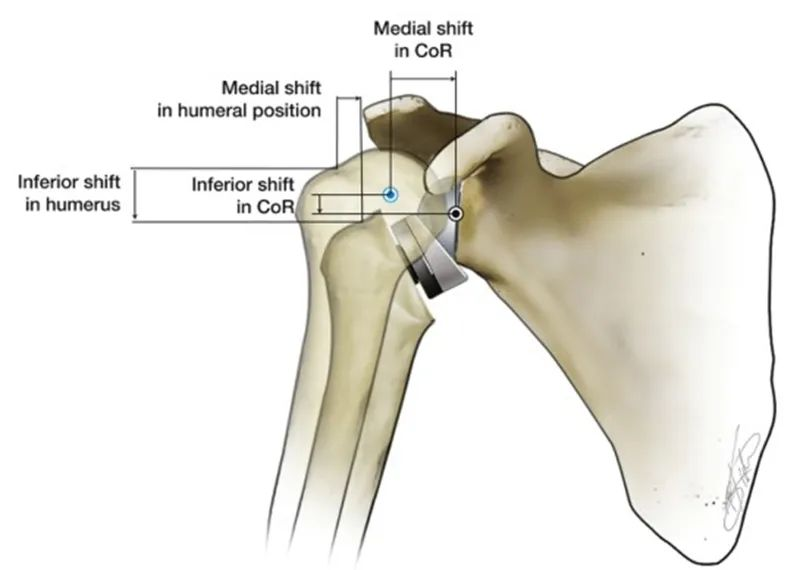
Im Vergleich zum natürlichen Schultergelenk des menschlichen Körpers besteht ein deutlicher Vorteil der internen Verlagerung des Rotationszentrums (CoR) darin, dass der Abduktionshebelarm des Deltamuskels von 10 mm auf 30 mm verlängert wird. Dies verbessert die Abduktionseffizienz des Deltamuskels, und es muss bei gleichem Drehmoment weniger Muskelkraft aufgebracht werden. Zudem ist die Abduktion des Oberarmkopfes dadurch nicht mehr vollständig von der Depressionsfunktion der gesamten Rotatorenmanschette abhängig.
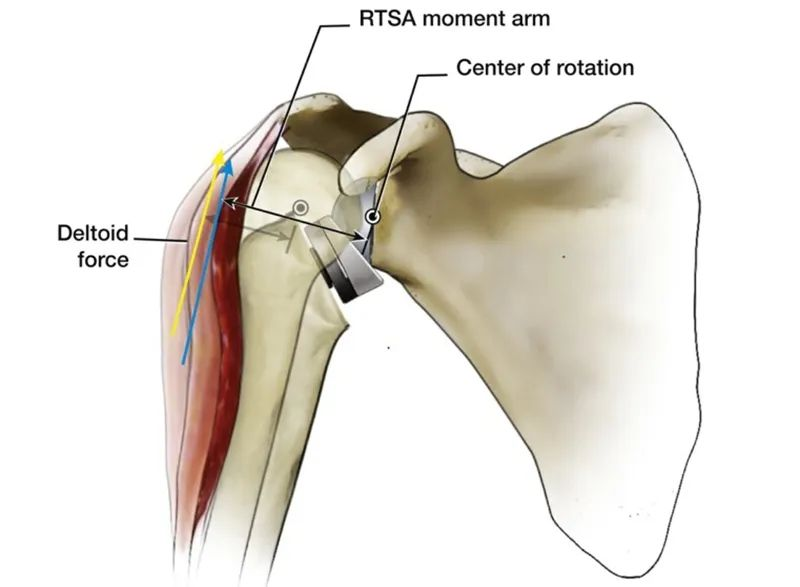
Dies ist die Konstruktion und Biomechanik der inversen Schulterprothese (RTSA), und sie mag etwas trocken und schwer verständlich sein. Gibt es einen einfacheren Weg, sie zu verstehen? Die Antwort lautet: Ja.
Der erste Aspekt ist die Konstruktion der RTSA. Durch genaue Betrachtung der Eigenschaften jedes Gelenks des menschlichen Körpers lassen sich einige Regeln ableiten. Menschliche Gelenke können grob in zwei Kategorien unterteilt werden. Die erste Kategorie umfasst rumpfnahe Gelenke wie Schultern und Hüften, deren proximales Ende die „Gelenkpfanne“ und deren distales Ende den „Gelenkkopf“ bildet.
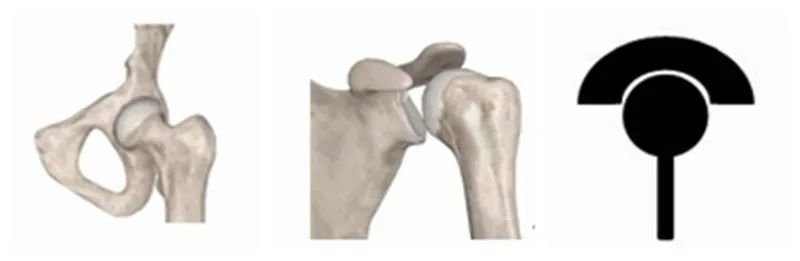
Der andere Typ sind distale Gelenke wie zum BeispielKnieund Ellbogen, wobei das proximale Ende die „Kugel“ und das distale Ende die „Pfanne“ bildet.
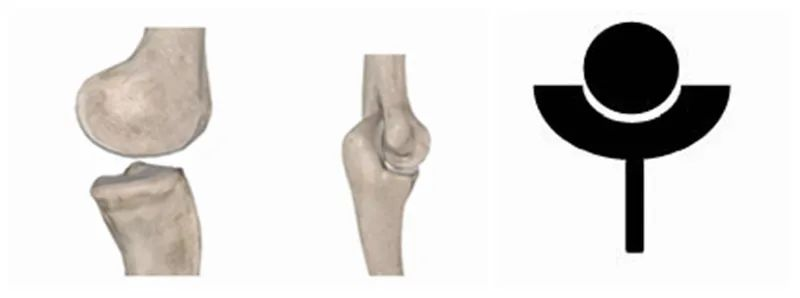
Der Plan der medizinischen Pioniere bei der Entwicklung künstlicher Schultergelenkprothesen in den Anfängen bestand darin, die anatomische Struktur der natürlichen Schulter so weit wie möglich nachzubilden. Daher waren alle Prothesen so konstruiert, dass das proximale Ende eine „Schale“ und das distale Ende eine „Kugel“ bildete. Einige Forscher gestalteten die „Schale“ sogar bewusst größer und tiefer, um die Stabilität des Gelenks, ähnlich dem menschlichen, zu erhöhen.HüftgelenkEs stellte sich jedoch später heraus, dass eine Erhöhung der Stabilität die Ausfallrate sogar erhöhte, weshalb dieses Design schnell wieder verworfen wurde. Die inverse Schulterprothese (RTSA) hingegen kehrt die anatomischen Merkmale der natürlichen Schulter um, indem sie Kugel und Pfanne invertiert und das ursprüngliche Hüftgelenk so anpasst, dass es eher einem Ellbogen oder Knie ähnelt. Diese grundlegende Veränderung löste schließlich viele Schwierigkeiten und Zweifel der künstlichen Schulterprothese und verbesserte in vielen Fällen deren Langzeit- und Kurzzeitwirkung deutlich.
Ebenso verlagert das Design der RTSA den Rotationsmittelpunkt, um eine höhere Effizienz der Deltamuskelabduktion zu ermöglichen, was zunächst komplex erscheinen mag. Vergleicht man das Schultergelenk jedoch mit einer Wippe, wird es leicht verständlich. Wie die Abbildung unten zeigt, lässt sich bei gleichem Drehmoment in A-Richtung (der Kontraktionskraft des Deltamuskels) durch Veränderung des Drehpunktes und der Ausgangsposition ein größeres Drehmoment (die Abduktionskraft des Oberarms) in B-Richtung erzeugen.
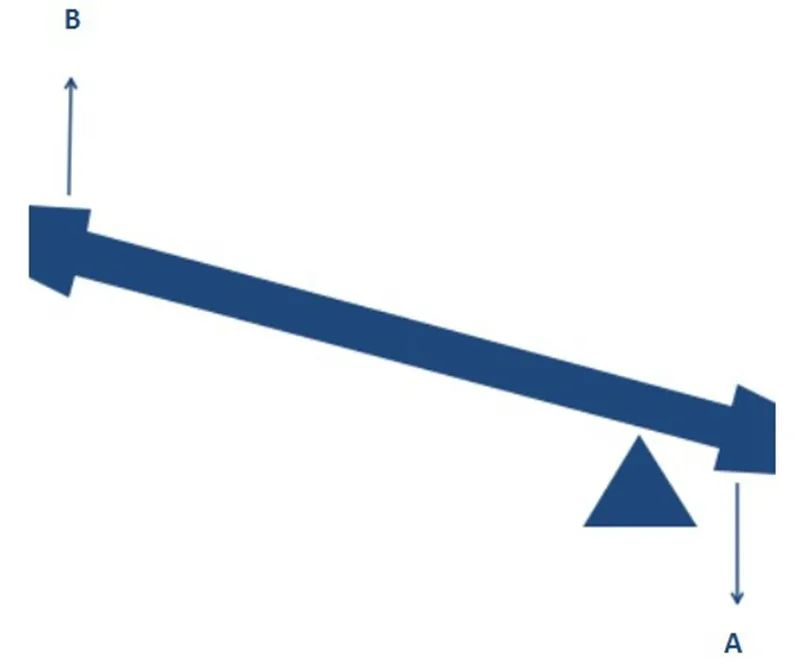

Eine Verlagerung des Rotationszentrums der RTSA hat einen ähnlichen Effekt und ermöglicht es einer destabilisierten Schulter, die Abduktion ohne Kompression der Rotatorenmanschette einzuleiten. Wie Archimedes schon sagte: Gebt mir einen Drehpunkt, und ich kann die ganze Erde bewegen!
RTSA Indikationen und Kontraindikationen
Die klassische Indikation für eine inverse Schulterprothese (RTSA) ist die Rotatorenmanschettenarthropathie (CTA), ein massiver Rotatorenmanschettenriss mit Arthrose. Typischerweise ist diese durch eine Verlagerung des Humeruskopfes nach oben gekennzeichnet, was zu fortschreitenden degenerativen Veränderungen an Glenoid, Akromion und Humeruskopf führt. Die Verlagerung des Humeruskopfes nach oben entsteht durch ein Ungleichgewicht der Kräfte unter der Wirkung des Deltamuskels infolge einer Rotatorenmanschetteninsuffizienz. CTA tritt häufiger bei älteren Frauen auf, bei denen eine klassische „Pseudoparalyse“ auftreten kann.
Die Anwendung von Schulterarthroplastiken, insbesondere der inversen Schulterprothese (RTSA), hat in den letzten zwei Jahrzehnten deutlich zugenommen. Aufgrund der anfänglichen Erfolge der RTSA, der kontinuierlichen Weiterentwicklung der Operationstechnik und deren gekonnter Anwendung wurden die ursprünglich engeren Indikationen für die RTSA erweitert, sodass heute die meisten Schulterarthroplastiken als RTSA durchgeführt werden.
Beispielsweise war die anatomische Schultertotalendoprothese (ATSA) früher die bevorzugte Methode bei Schulterarthrose ohne Rotatorenmanschettenriss. In den letzten Jahren scheint diese Ansicht jedoch zunehmend an Bedeutung zu verlieren. Gründe hierfür sind folgende Aspekte: Erstens weisen bis zu 10 % der Patienten, die eine ATSA erhalten, bereits einen Rotatorenmanschettenriss auf. Zweitens ist die strukturelle Integrität der Rotatorenmanschette in manchen Fällen, insbesondere bei älteren Patienten, nicht vollständig erhalten. Drittens schreitet die Rotatorenmanschette mit zunehmendem Alter, insbesondere nach ATSA-Eingriffen, fort, selbst wenn sie zum Zeitpunkt der Operation intakt ist. Dadurch besteht erhebliche Unsicherheit hinsichtlich ihrer Funktion. Dieses Phänomen tritt üblicherweise bei Patienten über 70 Jahren auf. Daher entscheiden sich immer mehr Chirurgen bei reiner Schulterarthrose für die inverse Schultertotalendoprothese (RTSA). Dies hat zu einem Umdenken geführt: Die RTSA kann auch bei Patienten mit Arthrose und intakter Rotatorenmanschette, allein aufgrund des Alters, die erste Wahl sein.
In der Vergangenheit wurden bei irreparablen massiven Rotatorenmanschettenrupturen (MRCT) ohne Arthrose alternative Methoden wie die subakromiale Dekompression, die partielle Rotatorenmanschettenrekonstruktion, die chinesische Methode und die Rekonstruktion der oberen Gelenkkapsel angewendet, wobei die Erfolgsraten variierten. Aufgrund der Kompetenz und des erfolgreichen Einsatzes der inversen Schulterprothese (RTSA) in verschiedenen Situationen haben in letzter Zeit immer mehr Operateure die RTSA auch bei einfachen MRCT erprobt, mit sehr guten Ergebnissen und einer 10-Jahres-Überlebensrate der Implantate von über 90 %.
Zusammenfassend umfassen die erweiterten Indikationen für die inverse Schulterprothese (RTSA) neben der CTA auch große, irreparable Rotatorenmanschettenrisse ohne entzündliche Osteoarthropathie, Tumore, akute Frakturen, posttraumatische Arthritis, Knochendefekte oder stark deformierte Knochengelenke, Entzündungen und rezidivierende Schulterluxationen.
Es gibt wenige Kontraindikationen für die inverse Schulterprothese (RTSA). Neben den allgemeinen Kontraindikationen für künstliche Gelenkersatzoperationen, wie z. B. Infektionen, stellt die Funktionsstörung des Deltamuskels eine absolute Kontraindikation für die RTSA dar. Darüber hinaus sollten bei proximalen Humerusfrakturen offene Frakturen und Plexus-brachialis-Verletzungen als Kontraindikationen, isolierte Axillarisnervenverletzungen hingegen als relative Kontraindikationen betrachtet werden.
Nachsorge und Rehabilitation
Grundsätze der postoperativen Rehabilitation:
Die Begeisterung der Patienten für die Rehabilitation wecken und realistische Erwartungen an die Patienten stellen.
Reduziert Schmerzen und Entzündungen und schützt heilende Strukturen, der Musculus subscapularis muss jedoch normalerweise nicht geschützt werden.
Eine vordere Schulterluxation tritt wahrscheinlich in den Endpositionen von Überstreckung, Adduktion und Innenrotation oder Abduktion und Außenrotation auf. Daher sollten Bewegungen wie der Handrücken für 4 bis 6 Wochen nach der Operation vermieden werden. Diese Positionen bergen ein Luxationsrisiko.
Auch nach 4 bis 6 Wochen ist es noch notwendig, vor Beginn der oben genannten Bewegungen und Positionen Rücksprache mit dem Chirurgen zu halten und dessen Zustimmung einzuholen.
Die postoperativen Rehabilitationsübungen sollten zuerst ohne Belastung und dann mit Belastung, zuerst ohne Widerstand und dann mit Widerstand, zuerst passiv und dann aktiv durchgeführt werden.
Derzeit gibt es keinen strengen und einheitlichen Rehabilitationsstandard, und es bestehen große Unterschiede zwischen den Plänen verschiedener Forscher.
Strategie für die Aktivitäten des täglichen Lebens (ADL) des Patienten (0-6 Wochen):
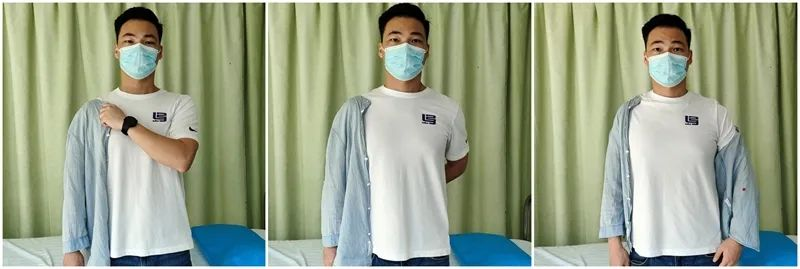
Dressing
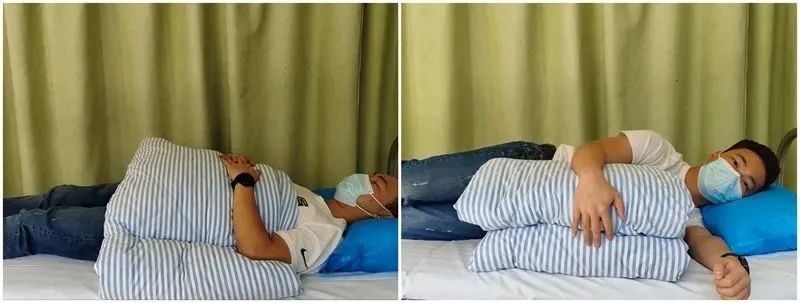
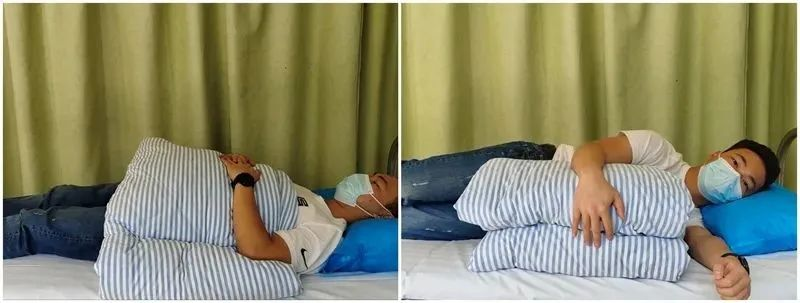
Schlafen
Tägliche Trainingsstrategie (0-6 Wochen):
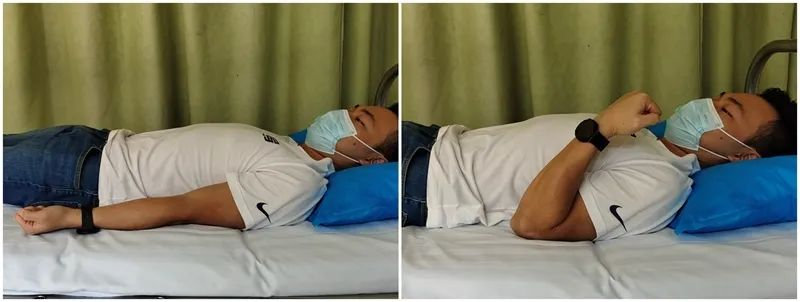
Aktive Ellbogenbeugung
Passive Schulterflexion
Sichuan Chenanhui Techonology Co., Ltd.
WhatsApp: +8618227212857
Veröffentlichungsdatum: 21. November 2022










